El dolor es inherente al ser humano y nadie puede evitarlo alguna vez. Para Nietzsche, el dolor era la vida en sí misma y, por consiguiente, algo que no había que suprimir, ni siquiera había que disminuirlo. Todo lo contrario, era la medida y la anunciación de toda fuerza. Don Quijote recoge muchos remedios para preservar la salud, lo que demuestra los amplios conocimientos como profano de Miguel de Cervantes. En la farmacia comunitaria, cotidianamente, tratamos múltiples consultas relacionadas con el dolor. Para dar respuesta a las necesidades de las personas desde el ámbito de la farmacia asistencial y social, la actuación se enmarca en los Servicios Profesionales Farmacéuticos Asistenciales (SPFA), concretamente en el de Indicación Farmacéutica.
El dolor es la causa más frecuente por la que un paciente solicita asistencia médica. Por ejemplo, el dolor agudo implica el 42 % de las visitas a los diversos Servicios de Urgencias. Con todo ello, se infiere que es esencial llevar a cabo un correcto abordaje a fin de mejorar la calidad de vida de los pacientes y evitar el riesgo de progresión hacia un dolor crónico.
En 2020, la Asociación Internacional para el Estudio del Dolor (IASP, por sus siglas en inglés) modificó la definición de dolor a la siguiente: el dolor es una experiencia sensorial y emocional desagradable asociada o similar a la asociada con el daño tisular real o potencial.
Asimismo, el dolor es una experiencia personal, por ende, subjetiva y compleja, influenciada por factores biológicos, sociales y psicológicos. En este sentido, el diccionario de María Moliner recoge veintiuna adjetivaciones para describirlo.
El dolor se conforma a partir de tres dimensiones o componentes que se detallan en la Tabla 1.

Clasificación del dolor
El dolor se puede clasificar atendiendo a diferentes aspectos que lo caracterizan, como, por ejemplo: la duración, la fisiopatología, el curso o la intensidad. A continuación se presentan los diferentes tipos de dolor en función de estos cuatro criterios.
Duración
- Dolor agudo: respuesta fisiológica del organismo como consecuencia de un desencadenante (físico, químico o traumático), que suele permanecer durante todo el proceso de curación de los tejidos que puede durar entre 3 y 6 meses.
- Dolor crónico: tipo de dolor que persiste más del tiempo de curación de la lesión a pesar de estar siendo tratado de forma adecuada. Suele durar más de 6 meses y en la mayoría de los casos precisa un tratamiento multidisciplinar.
Fisiopatología
- Dolor nociceptivo: se produce por la estimulación de receptores del dolor o nociceptores a partir de estímulos lesivos o de intensidad próxima a la lesión; estos receptores tienen sus propias vías de transmisión. Los nociceptores se encuentran distribuidos en la piel o mucosas, en estructuras profundas y en las vísceras. Es por ello por lo que podemos distinguir el dolor somático superficial (estimulación de receptores nociceptivos de la piel o mucosas) o somático profundo (estimulación de estructuras profundas), y el dolor visceral (estimulación de receptores de órganos internos).
- Dolor neuropático: se debe a una alteración directa del sistema nervioso central o periférico. Puede estar ocasionado por una sección, isquemia, compresión, infiltración o, en su caso, una lesión metabólica que afecte al sistema nervioso. Se describe como hormigueo, ardor, punzadas, calambres, alodinia (dolor producido por un estímulo que normalmente no causa dolor; se produce una hipersensibilización) e hiperalgesia (aumento de las respuestas a estímulos que normalmente causan dolor).
- Dolor mixto: el dolor mixto es aquel que presenta características del dolor nociceptivo y neuropático de manera conjunta. Algunos ejemplos podrían ser lumbalgia o cervicalgia con dolor irradiado a las extremidades.
Curso
- Dolor basal o continuo: está presente durante todo el día y no desaparece.
- Dolor intermitente: aparece en diferentes intervalos de tiempo.
- Dolor incidental: está asociado a una causa concreta distinguible y prevenible.
- Dolor irruptivo: cursa con un aumento de la intensidad sin causa aparente.
- Dolor final de dosis: suele aparecer antes de administrar la siguiente dosis del medicamento analgésico. Puede ocasionarse por una mala administración, infradosificación, desajuste de la dosis o intolerancia al fármaco.
Intensidad
A partir del empleo de las escalas de evaluación del dolor, se podrá clasificar como leve, moderado o grave.
En otro orden de cosas, la Organización Mundial de la Salud (OMS) elaboró la escala analgésica del dolor para instaurar tratamientos farmacológicos adecuados, especialmente en el caso de dolor crónico. Según este esquema, en el 80 % de los casos se obtiene un buen control del dolor, alcanzando hasta el tercer escalón (Figura 1). En el cuarto y último escalones se albergan los métodos invasivos que otorgan una mayor calidad analgésica y, en consecuencia, una mejor calidad de vida. Estos métodos son los siguientes:
- Métodos neuromodulativos: infusión espinal, estimulación medular y de nervios periféricos.
- Métodos ablativos: bloqueos nerviosos y neurolíticos, crioanalgesia y radiofrecuencia.
Gestión del dolor
Para un tratamiento adecuado del dolor hay que tener presente el mecanismo por el que se genera, así como su intensidad. Es posible llevar a cabo diferentes medidas terapéuticas, que se pueden diferenciar en tratamiento farmacológico y tratamiento no farmacológico.
Entre los tratamientos farmacológicos se distinguen dos grandes grupos: fármacos no opioides y fármacos opioides. A continuación, se detallan los principios activos predominantes en ambos grupos, así como algunas de sus características.
Fármacos no opioides
Son el grupo de medicamentos que se deben tener en cuenta como primera opción, ya que son los utilizados en el primer escalón según la escala del dolor establecida por la OMS. Se emplearán para tratar el dolor leve y en posible combinación con fármacos opioides en caso de dolor moderado-grave.
- Paracetamol: potencia analgésica similar a la del ácido acetilsalicílico y baja actividad antiinflamatoria, con una vida media de 3 a 4 horas. Del mismo modo, tiene una eficacia sinérgica en combinación con otros antiinflamatorios no esteroideos (AINE). Es importante no superar los 4 g/día dado que, a esta dosis, su principal efecto secundario es el fallo hepático.
- Salicilatos: actividad analgésica y antiinflamatoria, con una vida media de 3 a 6 horas. En altas dosis se puede producir salicilismo, que presenta síntomas como mareo, tinnitus, sudoración o vómitos.
- Metamizol: actividad analgésica, antitérmica, antiinflamatoria y antiespasmódica. Se puede utilizar en casos que cursan con dolores asociados a espasmos en la musculatura lisa, priorizando un tratamiento de corta duración. Su principal reacción adversa es la agranulocitosis, lo cual explica la recomendación de no superar los 7 días de tratamiento continuado.
- AINE inespecíficos e inhibidores selectivos de COX-2: fármacos con actividad antiinflamatoria y analgésica. Actualmente los más utilizados son los siguientes:
- Derivados del ácido acético: aceclofenaco, diclofenaco e indometacina.
- Derivados del ácido propiónico: ibuprofeno, dexketoprofeno, naproxeno y flurbiprofeno.
- Coxib (inhibidores selectivos de COX-2): celecoxib y etoricoxib.
- Oxicam: meloxicam.
Fármacos opioides
La prescripción, así como el consumo de fármacos opioides, han ido en aumento en los últimos años. Esta tendencia se percibe tanto en España como en otros países, como, por ejemplo, Estados Unidos. Se ha afirmado que este aumento se debe a un mayor consumo de opioides en el dolor crónico no oncológico, entre otras causas.
La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) publicó los datos de utilización de medicamentos opioides en España durante los años 2010-2019. A fin de valorar la exposición poblacional a los opioides, se utiliza el criterio de las dosis por 1000 habitantes y día (DHD). El consumo de opioides aumentó de 10,0 DHD en 2010 a 19,8 DHD en 2019, suponiendo un incremento del 98 % en 9 años.
Dentro del grupo de los opioides débiles, el más consumido en el año 2019 fue la combinación, a dosis fijas, de tramadol/paracetamol. Al tiempo, respecto a los opioides fuertes, el más utilizado fue fentanilo.
Asimismo, se analizó el diagnóstico principal atribuido a los pacientes con prescripción de opioides. Se ha demostrado que el dolor causado por la afectación del sistema musculoesquelético y del tejido conectivo es el principal motivo por el cual se prescriben los opioides, siendo predominantes los débiles. En cambio, en el tratamiento de la neoplasia prevalecen los opioides fuertes.
En cierto modo, los opioides débiles son utilizados solos, pero de forma más habitual se emplean asociados a analgésicos no opioides con el objeto de potenciar su actividad. Por lo que se refiere a los opioides fuertes, están indicados en situaciones que cursan con un dolor más intenso; no obstante, su uso se ve restringido por sus efectos adversos, por aspectos que atañen a la seguridad y por la tendencia de abuso en su empleo.
Cabe recordar que entre las reacciones adversas más frecuentes en el tratamiento con opiáceos se encuentran las siguientes:
- Estreñimiento.
- Náuseas y vómitos.
- Sedación y deterioro cognitivo.
- Depresión respiratoria.
- Mioclonías.
- Retención urinaria.
- Dependencia física y adicción.
Este tipo de medicamentos se suelen usar en diferentes tipos de dolor, hecho que condicionará qué tipo de fármaco opioide se va a emplear. Por ejemplo, en el caso del dolor agudo suele usarse un opioide de acción corta; en cambio, en el dolor crónico necesitamos tener en cuenta diversos factores para poder elegir el opioide más adecuado: intensidad del dolor, experiencia previa con fármacos opioides, farmacocinética dependiendo de la formulación escogida y enfermedades concomitantes.
En este contexto, resulta de notable importancia que todos los profesionales sanitarios trabajen para fomentar el uso racional y seguro de estos medicamentos.
Fármacos coadyuvantes
Los fármacos coadyuvantes potencian la eficacia analgésica en combinación con otros medicamentos, tal y como se refleja en la Figura 1. Estas combinaciones se pueden utilizar en cualquier nivel de la escala de dolor (Figura 1) para paliar las exacerbaciones. En la Tabla 2 se recogen los diferentes tipos de medicamentos coadyuvantes.

Síntomas menores: ¿cómo tratarlos en la farmacia comunitaria?
Es de vital importancia establecer un tratamiento no farmacológico para el abordaje del dolor, que en sinergia con el tratamiento farmacológico descrito anteriormente posibilitará un oportuno manejo del dolor del paciente.
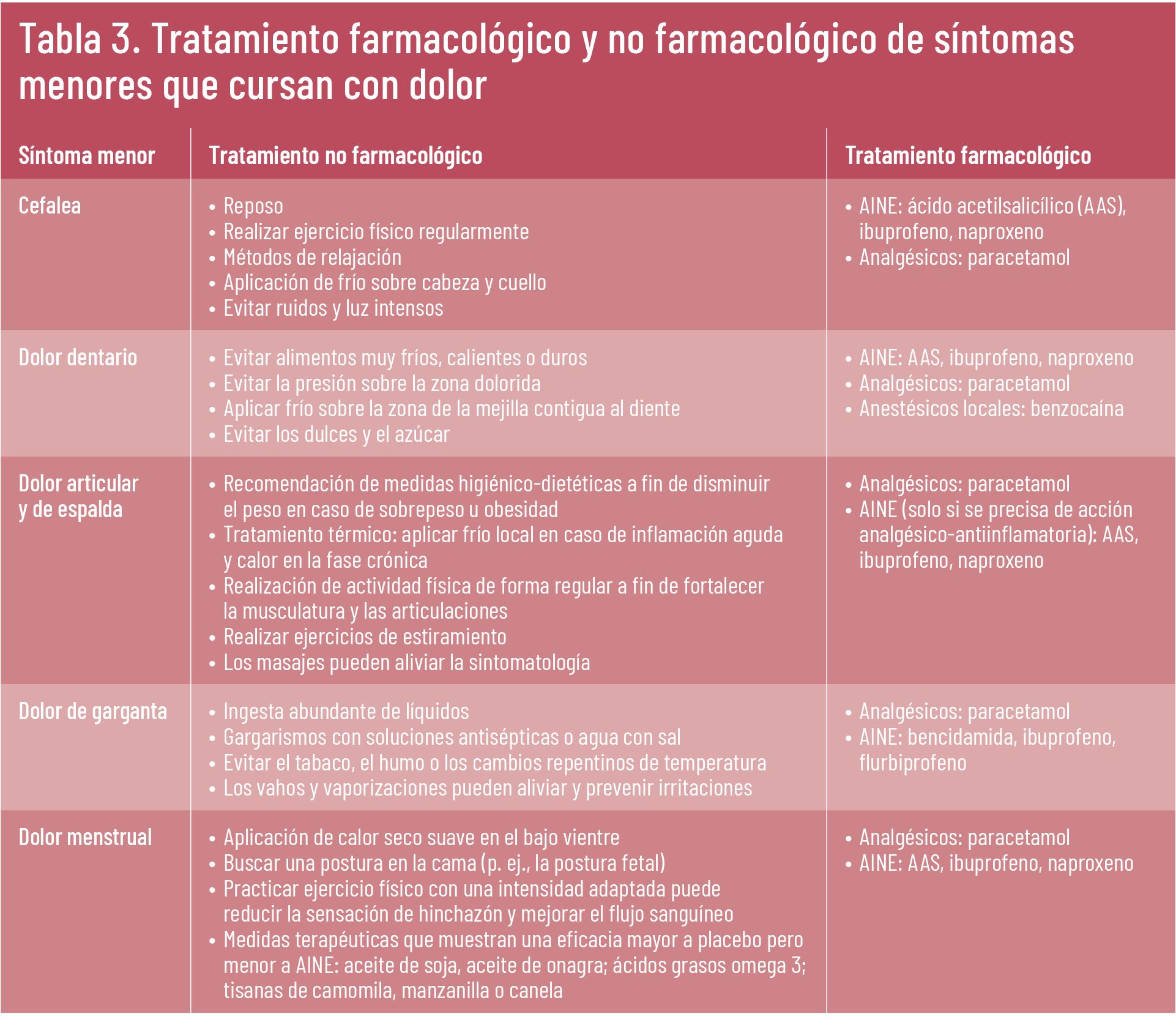
Con todo, en la farmacia comunitaria se presentan múltiples consultas relacionadas con el dolor. En la Tabla 3 se detallan algunos de los síntomas menores más recurrentes en la farmacia comunitaria, así como las recomendaciones no farmacológicas y farmacológicas de elección.
Asimismo, actualmente en la farmacia comunitaria se ofrece la posibilidad de la dispensación colaborativa de los medicamentos biológicos hospitalarios. Estos recursos de alto valor terapéutico resultan más accesibles a la población, generando una considerable mejora en su calidad de vida. Todo ello contribuye al abordaje de diversas patologías que cursan con dolor desde la oficina de farmacia y que la convierten en un centro sanitario integrado en el Sistema Nacional de Salud (SNS).
En este campo de trabajo, como colofón, se sugiere la implantación del modelo de Humanización en la Atención Farmacéutica (Humanifar), auspiciado por la Fundación Pharmaceutical Care. Con una visión holística, se transita por la evolución desde la atención centrada en el paciente hasta la atención focalizada en la persona, para alcanzar finalmente la atención integral hacia la persona en el modelo de humanización en la atención sanitaria.
Bibliografía
Alcívar C, Arana M, Concepción I, Acosta Z, Gómez P, Ortega E, et al.
Dolor: clasificación y analgesia. Panorama actual del medicamento [Internet]. 2023 [citado 1 de septiembre de 2023]; 47(462): 322-330.
Aliberas J, Català E, Catalán A, Diego L, Espallargues M, Estrada MD, et al. Guia d’atenció als pacients amb dolor crònic no oncològic utilitzant analgèsics opioides. Barcelona: Agència de Qualitat i Avaluació Sanitàries de Catalunya; 2018.
Álvarez-Mon M, Cuéllar S, Díez LM, Fernández MB, Flórez J, Honorato JM,
et al. Avances en Farmacología y Farmacoterapia. Madrid: Acción Médica, S. A.; 2003.
Amador N, Amariles P, Baixauli VJ, Benrimoj SI, Climent MT, Colomer V, et al. Protocolos de indicación farmacéutica y criterios de derivación al médico en síntomas menores. Granada: Editorial Técnica Avicam; 2018. p. 41-68.
Batet C, Bonet S, De Prado L, Madridejos R, Mayoral V, Opisso L, et al. Abordatge del dolor crònic no oncològic. Barcelona: Tamarit L; 2016.
Chang AK, Bijur PE, Esses D, Barnaby DP, Baer J. Effect of a single dose
of oral opioid and nonopioid analgesics on acute extremity pain in the Emergency Department: a randomized clinical trial. JAMA. 2017; 318(17): 1661-1667. doi: 10.1001/jama.2017.16190.
De Andrés JA, Cerdá G, Villanueva V. Guía rápida Tratamiento médico
del dolor oncológico. Cuarto escalón de la OMS; Sociedad Española
de Oncología Médica [Internet] [citado 5 de septiembre de 2023]. Recuperado a partir de https://seom.org/seomcms/images/stories/recursos/infopublico/publicaciones/dolorOncologico/cuartoEscalon.pdf
Mateos P. El dolor y su farmacoterapia. Panorama actual del medicamento [Internet]. 2021 [citado 4 de septiembre de 2023]; 45(447): 1007-1032.
Montes A, Pérez J, De Pando T, Molina A, Goicoechea C, Álamo C, et al. Fármacos opioides en el tratamiento del dolor: entre la opiofobia y la opiofilia. Barcelona: Reial Acadèmia de Farmàcia de Catalunya; 2020.
Observatorio del Dolor de la Universidad de Cádiz, Fundación Grünenthal España. Barómetro del dolor crónico en España 2022: Bioinnova consulting; 2023.


