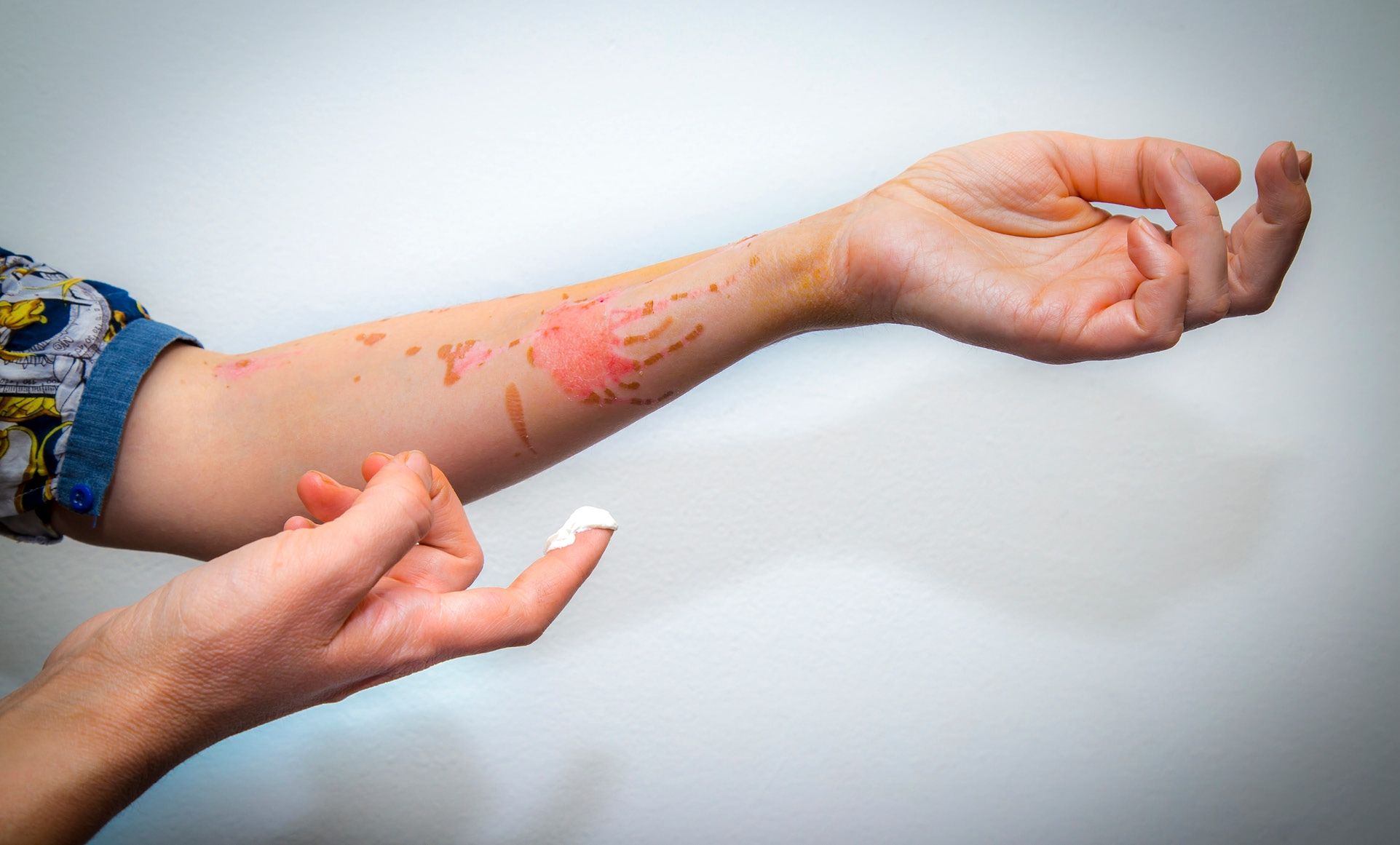
En el mostrador de la oficina de farmacia es frecuente encontrarnos frente a numerosas consultas de pacientes que han sufrido algún traumatismo o lesión en su piel. Ven al farmacéutico como un educador de salud y un profesional cualificado en la resolución de dudas y problemas, apto en la recomendación de tratamientos dermocosméticos adecuados para evitar posibles secuelas e hiperpigmentaciones en su piel. En este artículo, citaremos y daremos respuesta a los casos más habituales que preocupan al usuario, explicaremos cómo abordar cada caso y ofreceremos las recomendaciones oportunas.
Marcas de heridas-cicatrices
La cicatrización de una herida es un fenómeno fisiológico que conlleva una primera fase inflamatoria/exudativa, que continúa con una fase de proliferación celular, para terminar con una diferenciación, maduración o remodelación que produce una contracción de la herida mediante la transformación del tejido granular en tejido cicatricial.
Los consejos que van a determinar el éxito de nuestra elección en cuanto a tratamientos dermofarmacéuticos recomendados dependerán de diversos factores:
- La causa que provocó la herida, ya sea un golpe, un traumatismo o una incisión quirúrgica.
- La capacidad personal de cicatrización de cada paciente en concreto.
- La edad, ya que es evidente una mayor capacidad de cicatrización en pacientes jóvenes, aunque también tendremos en cuenta una mayor capacidad para formar queloides.
- Los fototipos altos cicatrizan con mayor dificultad que los bajos.
- Patologías asociadas como diabetes o pacientes anticoagulados.
- Zona corporal específica: mandíbula, orejas, hombros y esternón responden con mayor dificultad a la cicatrización, al igual que las zonas de rozamiento continuo.
- Fase de la cicatrización en que se encuentre el paciente. La cicatriz estará activa si observamos que el tejido en la zona lesionada aún es de color rosado. La «lesión activa» es sinónimo de pronóstico de éxito mayor que una cicatriz de coloración blanquecina, pues ésta será una «lesión inactiva», la cicatrización habrá terminado y será de difícil reconversión.
Recomendaciones
Tratar la lesión desde el momento de remodelación de la misma, cuando la herida cierra y se desprende la costra. Cubrirla durante el día con un apósito de algodón transpirable para evitar el contacto con polución y alérgenos durante el día, y retirar por la noche para evitar maceración de la lesión durante los primeros 10 días. También podemos cubrir con apósitos de poliuretano (la superficie externa contiene membrana de poliuretano microporoso, y la interna una película acrílica adherente para permitir la fijación en la piel). Estos apósitos, a su vez, también protegen de la radiación UV y, por tanto, evitan una posible aparición de hiperpigmentación en la zona lesionada. Además podemos recomendar un gel de silicona para ayudar a la correcta cicatrización y evitar así la posible aparición de queloides.
Siempre debemos proteger la piel de la radiación solar con fotoprotector 50+, y siempre apostando por filtros físicos, incidiendo en la correcta aplicación y reaplicaciones sucesivas cada 2 horas.
Para agilizar el proceso de cicatrización, deben utilizarse productos que contengan ingredientes como aceite de rosa mosqueta, ácido hialurónico (sal sódica al 0,2%) o centella asiática.
Masajear la zona lesionada de forma suave y circular ayudará a evitar adherencias y aliviará el dolor y la tirantez que se producen en el proceso de cicatrización.
 Tatuajes
Tatuajes
Los tatuajes son agresiones voluntarias que el paciente realiza en su piel. Los tatuajes permanentes consisten en la inyección de pigmentos insolubles en la dermis (cuyas células son irreemplazables), con lo que se consigue la coloración permanente.
Como cuidados básicos postinyección de pigmentos aconsejaremos al paciente que cubra la zona tatuada durante al menos 24-48 horas con film transparente si el tamaño es considerable (ejerce presión y evita el sangrado), o simplemente con un apósito si el dibujo es de menor envergadura. Los apósitos tienen la ventaja de que, en el momento de retirarlos, si ha habido sangrado, pueden humedecerse previamente con suero fisiológico y retirar sin ocasionar daño. Cubrir el tatuaje también nos ayudará a evitar que la piel entre en contacto con patógenos, y por tanto evitaremos posibles infecciones.
Como reacciones normales a la agresión realizada en la piel pueden aparecer ligera inflamación y sangrado, enrojecimiento, picor e incluso pequeñas escamas blanquecinas, que se solventarán con una acertada rutina dermofarmacéutica.
Una vez transcurridas 24-48 horas, recomendamos limpiar la zona tatuada al menos 2 veces al día con jabones de ph fisiológico o ligeramente ácido, sin perfumes ni conservantes. También podríamos pulverizar un antiséptico como clorhexidina, evitando otros como el alcohol, el agua oxigenada y la povidona yodada. Los cuidados diarios consisten en la aplicación 4 veces al día de una fórmula repitelizante/cicatrizante/hidratante no oclusiva, que a ser posible incluya FPS si la zona tatuada está expuesta al sol.
Los pacientes tatuados suelen tener preferencias por las texturas oleosas, ya que dan brillo al color del dibujo. En caso de que el paciente tuviese tendencia a presentar queloides en la piel, también podríamos, como medida de prevención, añadir en la rutina de cuidado un gel de silicona.
Debemos realizar una derivación médica inmediata si el paciente acude a la farmacia con síntomas de: infección, cicatrización anormal, sospecha de reacción alérgica, dermatitis de contacto alérgica, fotodermatosis, reacciones liquenoides, reacciones granulomatosas, hiperplasias pseudoepiteliomatosas, fenómeno de Koebner, enfermedades infecciosas o sospecha de tumores.
Sin embargo, también encontramos tatuajes temporales, como los de micropigmentación o los tatuajes de henna, que, aunque no sean permanentes, no están exentos de contratiempos y también precisan cuidados.
De hecho, en la micropigmentación encontramos numerosos casos donde el fin se alinea a menudo con motivos psicológicos derivados de un problema de salud. Hablamos de pacientes que quieren disimular su vitíligo, mujeres que dibujan la aureola del pezón después de una intervención quirúrgica de cáncer de mama, coloración de las cejas después de un proceso de quimioterapia, esconder cicatrices antiguas, etc.
Para que el resultado estético sea el deseado, es vital realizar previamente en el centro las pruebas de visagismo y de tonalidad deseada de las tintas en la piel, y para la seguridad del paciente también un control de alergia a los pigmentos.
Como cuidados de limpieza recomendamos lavados con suero fisiológico en la zona tratada y secado a toquecitos sin fricción con gasa estéril. Pulverizar con agua termal calma y aporta confort a la piel lesionada. Cuando la micropigmentación se realiza en la zona ocular, pueden resultar de gran utilidad las espumas/toallitas limpiadoras que contienen activos antisépticos y calmantes a base de manzanilla y caléndula, con un ph específico para la zona que se va a tratar. La rutina de cuidado comienza con hidratación intensa de la zona, a ser posible con texturas fluidas que no precisen el masaje en su aplicación, enriquecidas con activos calmantes, vasopresores y antiinflamatorios. Protección labial en el caso de micropigmentación en dicha zona. Y también fotoprotección en forma de bruma o espray junto con el uso de sombrero, gorra y gafas de sol, aunque es conveniente evitar la exposición solar hasta que se absorban los pigmentos en su totalidad.
La hinchazón, el enrojecimiento e incluso la aparición de hematomas en la zona son habituales, y pueden perdurar hasta una semana, aunque ante cualquier síntoma de alarma derivaremos al médico.
Por otra parte, los tatuajes dibujados con henna deben realizarse sobre la piel exfoliada e hidratada para mejorar el resultado del dibujo. Para ayudar al mantenimiento en el tiempo, también es fundamental cuidar la hidratación los días posteriores, y siempre asegurar la fotoprotección de la piel. Lo que en principio puede ser un tatuaje inocuo con henna natural, económico, decorativo, reversible y no doloroso, se puede convertir en un grave problema cuando se realiza en un local no autorizado por el riesgo de aplicación de henna negra (adulterada con parafenilendiamina o PPD). En estos casos el paciente podrá sufrir de forma inmediata reacciones alérgicas, aparición de ampollas y fiebre, y secuelas como manchas, cicatrices y decoloración cutánea. Además, el paciente quedará sensibilizado permanentemente a dicha sustancia cada vez que se ponga en contacto con ella. Por eso, ante cualquier sospecha, realizaremos una derivación médica urgente.
 Exfoliantes y «peelings»
Exfoliantes y «peelings»
Estos tratamientos semanales recomendados en oficina de farmacia tienen como finalidad extraer las células más superficiales del estrato córneo, eliminando de forma profunda la suciedad acumulada en nuestra piel (restos de maquillaje, de ingredientes cosméticos, etc.). Favorecen la penetración de activos en posteriores tratamientos aplicados, aportan luminosidad, mejoran el aspecto de nuestra piel y estimulan la formación celular.
Se aplican sobre la piel limpia y preferentemente por la noche, evitando la zona del contorno ocular y de los labios. No debe superarse el tiempo indicado de actuación, y deben retirarse con agua y jabón suave o con agua micelar/tónico. El secado ha de hacerse con gasa/tisú. A veces pueden resultar agresivos sobre la piel, por eso es importante la aplicación posterior de mascarillas calmantes, nutritivas e hidratantes, que podemos dejar actuar durante toda la noche.
No están indicados en pacientes con psoriasis, rosácea/cuperosis o dermatitis atópica en periodos de brote, en caso de herpes o de piel lesionada, ni en pacientes oncológicos hasta al menos 6 meses-1 año después de haber finalizado la terapia.
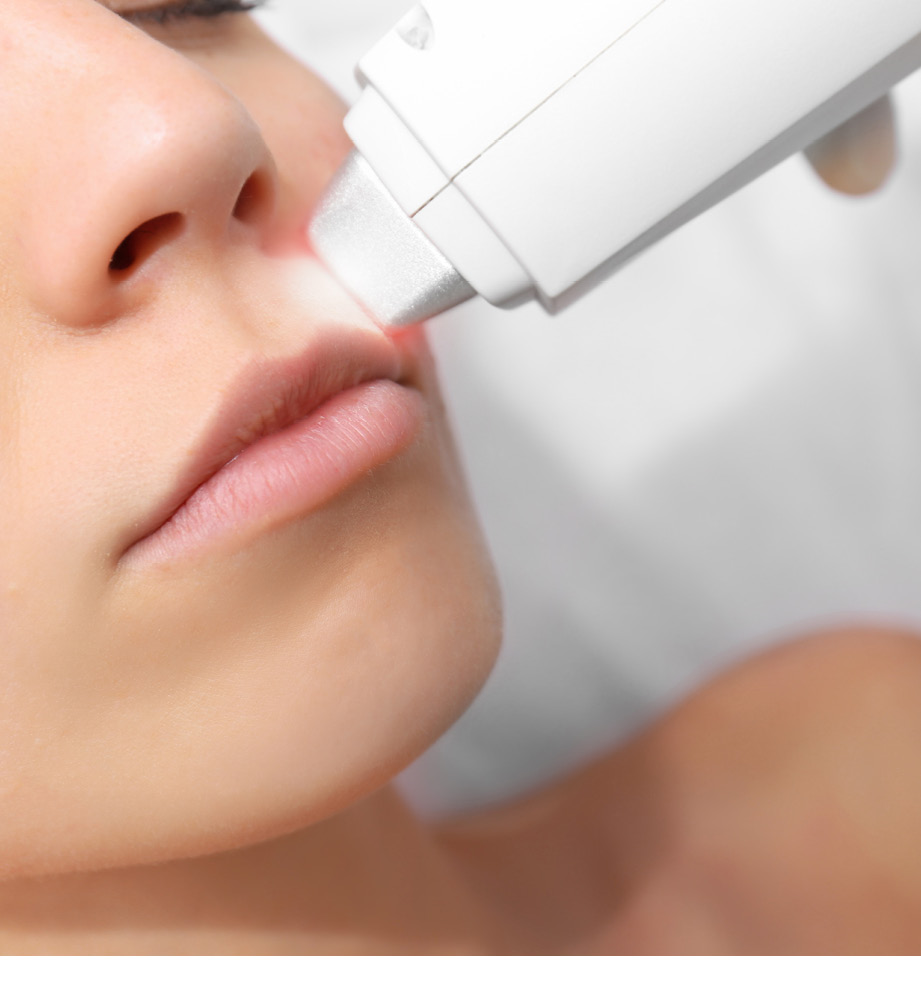 Tratamientos láser
Tratamientos láser
Hoy día existe una gran demanda por parte del usuario, ya que los tratamientos láser cuentan con infinitas aplicaciones. Hablamos de depilación definitiva, borrado de tatuajes, aclaramiento de hiperpigmentaciones, corrección de cicatrices, tratamientos para el acné, etc.
No está recomendado realizar dichas sesiones en pacientes con tratamiento de medicamentos que producen fototoxia, fotoalergia o fotosensibilidad, al menos hasta después de 6 meses de haberlo suspendido.
En pacientes con patologías como lupus eritematoso, diabetes, inmunosuprimidos, con tendencia a presentar queloides, con herpes, epilepsia, VIH, psoriasis, infecciones activas o heridas abiertas tampoco estaría indicado, al igual que en pacientes con tratamientos de quimioterapia o radioterapia, o durante el embarazo y la lactancia.
Previamente, la piel no debe haber estado fotoexpuesta (al menos unos 30 días antes de realizarlo), y teniendo en cuenta que el tratamiento puede resultar doloroso podremos recomendar una aplicación de anestesia tópica con lidocaína/prilocaína unos 3 minutos antes de llevarlo a cabo.
Después de la sesión, pueden aparecer como reacción normal enrojecimiento, rubor, ligera inflamación, descamación e incluso ampollitas. Todos ellos son pequeños problemas que pueden solucionarse fácilmente con una rutina de cuidado dermofarmacéutica específica. Lo ideal será mantener una higiene con un syndet suave, sin perfumes, y secar con gasa estéril sin friccionar. Se debe hidratar de forma continuada, con formulaciones enriquecidas con activos calmantes, sin olvidar la fotoprotección 50+. De hecho, no se recomienda la exposición solar al menos hasta 15 días después, para evitar hiperpigmentaciones no deseadas.
Y siempre recordar...
Consejos básicos
- Manipular la piel agredida con las manos limpias, después de un lavado de manos con jabón.
- Limpieza con suero fisiológico a temperatura ambiente y jabón neutro sin irrigado a presión. Secado con gasa estéril evitando el algodón.
- No aplicar esparadrapo directamente sobre la piel lesionada.
- No soplar sobre la lesión.
- Usar antisépticos recomendados por el farmacéutico durante como mínimo las primeras 24-48 horas, y evitar el alcohol en lesiones abiertas.
- Sólo manipulación personal.
- Mejor ducha que baño los días posteriores.
- No acudir a saunas ni a piscinas durante al menos los primeros 7-10 días.
- Usar ropa cómoda, amplia y de tejidos transpirables.
- No está recomendado el uso de esponjas ni toallas.
- Evitar el contacto con animales.
Causas de derivación al médico
- Lesión grave, profunda y/o sangrado excesivo.
- Sospecha de infección. Pregunta clave: ¿fiebre, supuración, dolor?
Bibliografía
Aliaga Pérez AM.ª, Camps Miró M, Hidalgo Sotelo T, Tiemblo Ferrete C. Guía de Antisepsia: Atención Farmacéutica en las heridas leves. Laboratorios SALVAT S.A., 2005. ISBN 84-609-5597-4.
Esteva E. El tratamiento de las heridas. Tipos de apósitos y antisépticos. Offarm. 2006; 25(8): 54-60.
Lupiáñez A. Atención Farmacéutica: lesiones cutáneas leves. Revista Innova.
Mataix J, Silvestre JF. Reacciones cutáneas adversas por tatuajes y piercings. Cutaneous adverse reactions to tattoos and piercings. Servicio de Dermatología. Hospital General Universitario de Alicante. Alicante. España.
Ramírez de Arellano A. El exposoma: los factores que influyen en el envejecimiento de la piel. 11 Noviembre 2017. Página web oficial de la Academia Española de Dermatología. Disponible en: https://aedv.es/el-exposoma-los-factores-que-influyen-en-el-envejecimiento-de-la-piel/