Generalidades
Al envejecer, en muchos casos se disminuye la ingesta de alimentos y el riesgo de sufrir carencias nutricionales aumenta de forma considerable, lo que conduce a una mayor probabilidad de padecer enfermedades.
Esta disminución de la ingesta puede deberse a pérdida de apetito, dificultades en la masticación y en la deglución, problemas de malabsorción, uso de medicamentos, depresión, enfermedades crónicas, falta de actividad física y otros factores, entre los que el nivel socioeconómico tiene un papel importante.
Un aspecto de especial relevancia que debe tenerse en cuenta a la hora de elaborar menús para mayores es que, aunque sus necesidades energéticas van disminuyendo, los requerimientos de nutrientes suelen permanecer inalterados, o incluso en algunos casos pueden estar aumentados.
Necesidades nutricionales del adulto mayor
Las recomendaciones nutricionales para las personas mayores presentan algunas diferencias con las aceptadas para los adultos. Sin embargo, la dificultad de realizar estudios nutricionales en los que se tengan en cuenta todas las variantes en este grupo de población complica la elaboración de estas recomendaciones.
Es difícil diferenciar entre los cambios producidos por el propio proceso de envejecimiento y los debidos a enfermedades degenerativas, habituales en este grupo de edad. Además, es necesario tener en cuenta las interacciones fármaco-nutriente que se pueden producir debido al alto consumo de medicamentos.
El Food and Nutrition Board (FNB), del Institute of Medicine de Estados Unidos, publicó en el año 2005 unas recomendaciones dietéticas para todos los grupos de edad en las que diferencia a los adultos mayores de entre 51 y 70 años y a partir de 71 años, recomendaciones que sirven de guía en muchos casos.
 Energía
Energía
El requerimiento energético estimado (REE) se define como la cantidad de energía necesaria para mantener el balance en el adulto sano para una edad, género, altura, peso y nivel de actividad física adecuados a un buen estado de salud. Es un valor indicativo y no una recomendación dietética mínima, ya que ingestas superiores podrían conllevar un aumento de peso.
En esta etapa de la vida las necesidades energéticas son menores, debido tanto a una disminución del metabolismo basal como a la menor actividad física. Se considera que, si no existen variaciones de peso, se produce un descenso medio de 1-2% por década (según autores hasta del 5%) en estas necesidades.
En mayores de 80 años, se considera un valor de REE para hombres de 2.004 kcal y de 1.838 kcal para mujeres.
El gasto energético total se define como el resultado de la suma del basal (energía necesaria para que el cuerpo mantenga sus funciones básicas: hasta el 70%), el termogénico de los alimentos (debido al proceso de digestión: en torno al 10-15%) y el originado por las actividades físicas (alrededor del 30%) (tabla 1).
Una dieta inferior a 1.600 kcal no se considera adecuada en ningún caso, porque sería desequilibrada en cuanto a micronutrientes.
Macronutrientes
Proteínas
Una adecuada ingesta de proteínas es esencial para mantener la integridad y homeostasis del organismo, ya que éstas ejercen tanto una función plástica como reguladora (enzimas, hormonas...), y sus constituyentes, los aminoácidos, son precursores de ácidos nucleicos, vitaminas y otras moléculas biológicas.
El envejecimiento conlleva una disminución de la masa muscular (sarcopenia), lo que unido a un menor nivel de catabolismo y por tanto a un descenso en la tasa de renovación de proteínas implicaría una reducción de las necesidades de estos nutrientes. Sin embargo, los fenómenos de malabsorción y las dificultades para el almacenamiento y reutilización de aminoácidos compensan los anteriormente citados, por lo que los requerimientos serían iguales que en los adultos y así, por ejemplo, el FNB propone una ingesta recomendada (RDA, recommended dietary allowance) de 0,8 g/kg/día.
Sin embargo, otros autores sugieren que cantidades superiores (1 g/kg/día) favorecen un mejor balance nitrogenado y disminuyen la sarcopenia, siempre que se consuman proteínas de alta calidad en cada comida y se combinen con la realización de ejercicio físico.
Las personas con úlceras por presión, lesiones por caídas o que han perdido demasiado peso pueden necesitar más cantidad de proteínas, recomendándose hasta 1,5 g/kg/día.
No obstante, a la hora de establecer las recomendaciones individuales de ingesta proteica debe tenerse en cuenta la funcionalidad renal, ya que un aporte excesivo supone una sobrecarga de los mecanismos de eliminación; además aumenta la excreción urinaria de calcio, con el peligro de desarrollar osteoporosis.
Hidratos de carbono
La principal función de los hidratos de carbono (HC) es la energética, y la glucosa es la única fuente de energía que utilizan el cerebro o los hematíes. En ausencia de este azúcar, la energía se puede obtener a partir de las grasas o incluso de los aminoácidos. Si el contenido de HC en la dieta es inferior a 50-100 g/día, se produce una rápida metabolización de las grasas que conlleva cetosis (por acumulación de cuerpos cetónicos) y pérdida de proteínas tisulares, lo que en el anciano es especialmente preocupante.
Para estos grupos de edad, las recomendaciones dietéticas para los HC, al igual que en adultos, son de 130 g, provenientes fundamentalmente de alimentos que aporten azúcares complejos (legumbres, verduras, hortalizas...), puesto que su digestión es mucho más lenta y su índice glucémico es menor. Sin embargo, los mono y disacáridos pueden ser una fuente de energía muy útil en ancianos con anorexia.
En general, al igual que en otros grupos de edad, los HC deben aportar entre el 50 y el 60% de las calorías totales consumidas, no debiendo superar los azúcares simples el 10%. Para una ingesta media de energía de 2.200 kcal serán necesarios unos 275-330 g/día de HC.
 Lípidos
Lípidos
Los lípidos constituyen la principal reserva de energía del organismo y además son fundamentales para la absorción de las vitaminas liposolubles.
Debido a la relación existente entre el riesgo cardiovascular y el consumo de ácidos grasos saturados, se recomienda mantener la ingesta de éstos lo más baja posible.
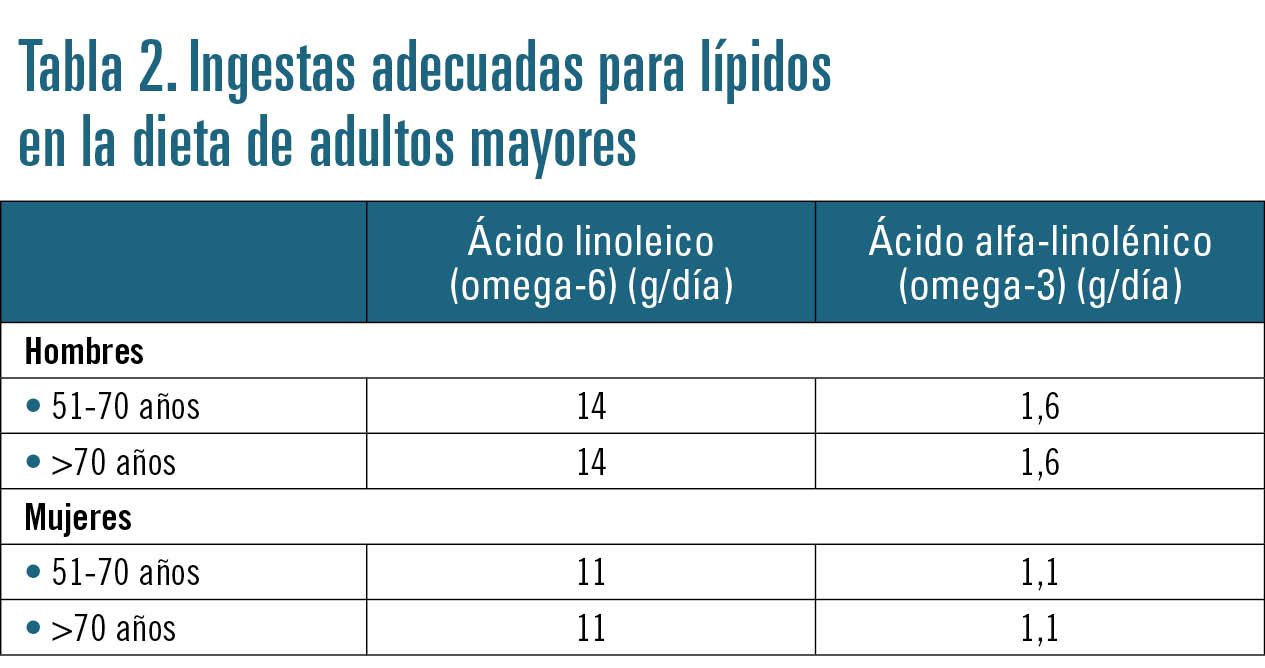
Los ácidos grasos insaturados, linoléico (omega-6) y alfa-linolénico (omega-3), no pueden ser sintetizados por el organismo, pero son los precursores de los eicosanoides (prostaglandinas, tromboxanos, leucotrienos) y tienen un importante papel estructural en las membranas celulares. En la tabla 2 se reflejan las necesidades diarias de estos compuestos en la población de mayor edad.
Por otra parte, debe tenerse en cuenta que en este grupo de población la actividad enzimática puede estar disminuida y afectar a la síntesis de EPA (ácido eicosapentaenoico omega-3) y DHA (ácido docosahexaenoico omega-3), por lo que puede ser necesario su aporte a través de la dieta.
En este sentido, conviene recordar que la principal fuente de omega-6 son los aceites vegetales, nueces y semillas, y la de omega-3 los pescados azules, cuyo consumo se recomienda 2 veces por semana en adultos sanos.
 Agua
Agua
Cuantitativamente, el agua es el constituyente mayoritario del organismo y su presencia es esencial para la homeostasis celular y la vida. En las personas mayores, los requerimientos se ven incrementados por el elevado riesgo de deshidratación que presentan, debido a que:
• Durante el proceso de envejecimiento el agua corporal va disminuyendo y las reservas son cada vez menores.
• Las pérdidas aumentan por la disminución en la capacidad de concentración de la orina y por el uso de laxantes y diuréticos.
• La ingesta disminuye tanto de forma involuntaria (por pérdida de la sensación de sed), como voluntaria (para evitar problemas de incontinencia).
• Disminuye la capacidad de otros mecanismos de regulación del contenido hídrico.
Si bien resulta difícil establecer los requerimientos de forma individualizada, ya que para ello deberían utilizarse los valores de osmolalidad en la orina o en el plasma, pueden emplearse recomendaciones generales como las recogidas en la tabla 3.
Fibra dietética
Hoy en día es bien conocido el papel de la fibra en la alimentación para regular el tránsito y evitar trastornos intestinales. En el caso de las personas mayores, su importancia aumenta porque el estreñimiento es mucho más frecuente, debido tanto a la disminución de la motilidad intestinal y al menor grado de hidratación, como a la falta de ejercicio físico.
La ingesta adecuada es de 30 g para el hombre y 21 g para la mujer, equilibrando el consumo de fibra insoluble y soluble (proporción 3/1).
 Micronutrientes
Micronutrientes
Vitaminas
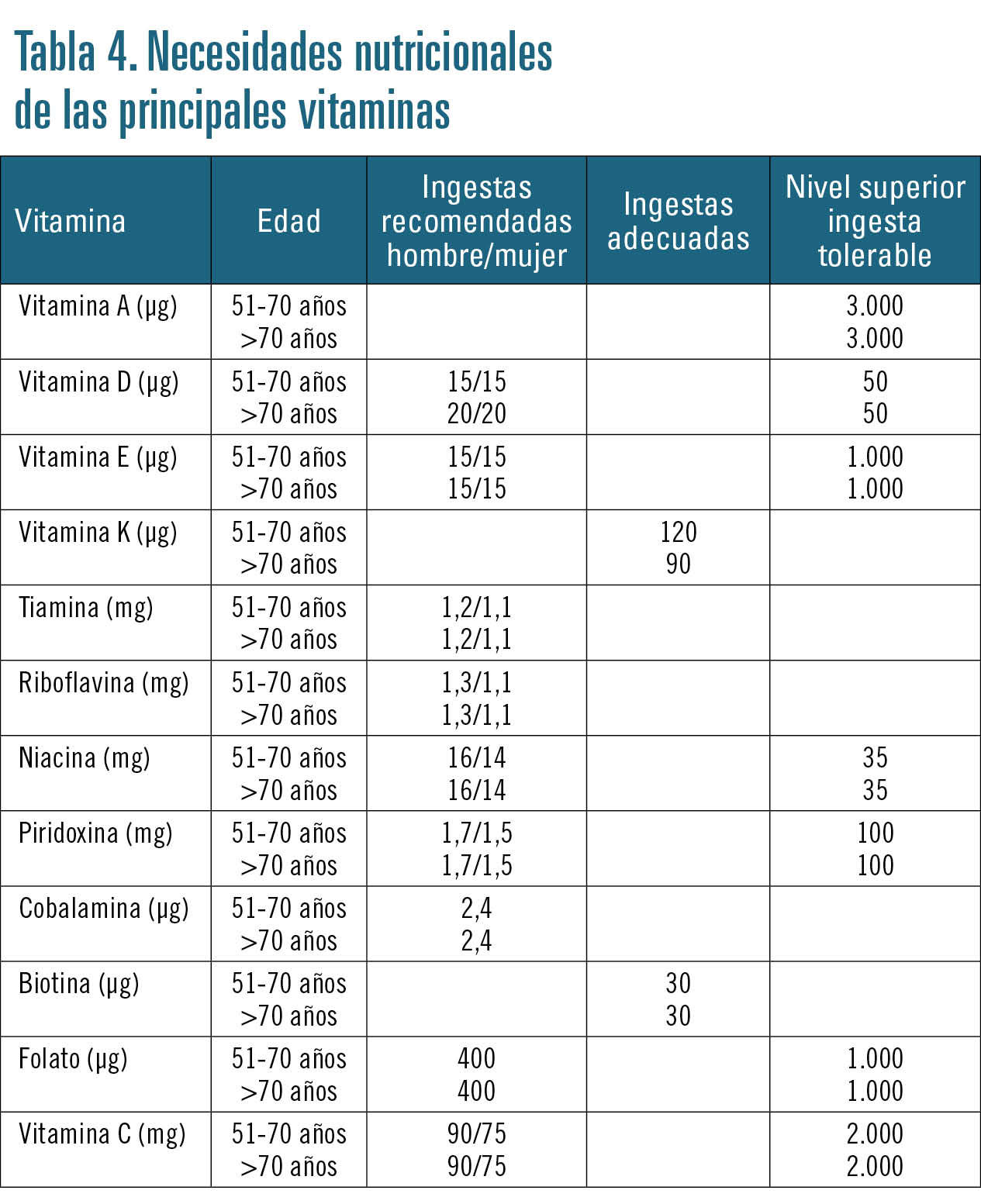
Los déficits de vitaminas son muy frecuentes en las personas mayores. Aunque en la mayoría de los casos los requerimientos no están aumentados, se producen algunas carencias debidas a disminuciones en la ingesta o a dificultades en la absorción, por lo que puede ser necesario recurrir a la utilización de suplementos.
En la tabla 4 se indican las necesidades nutricionales de las principales vitaminas.
 Minerales
Minerales
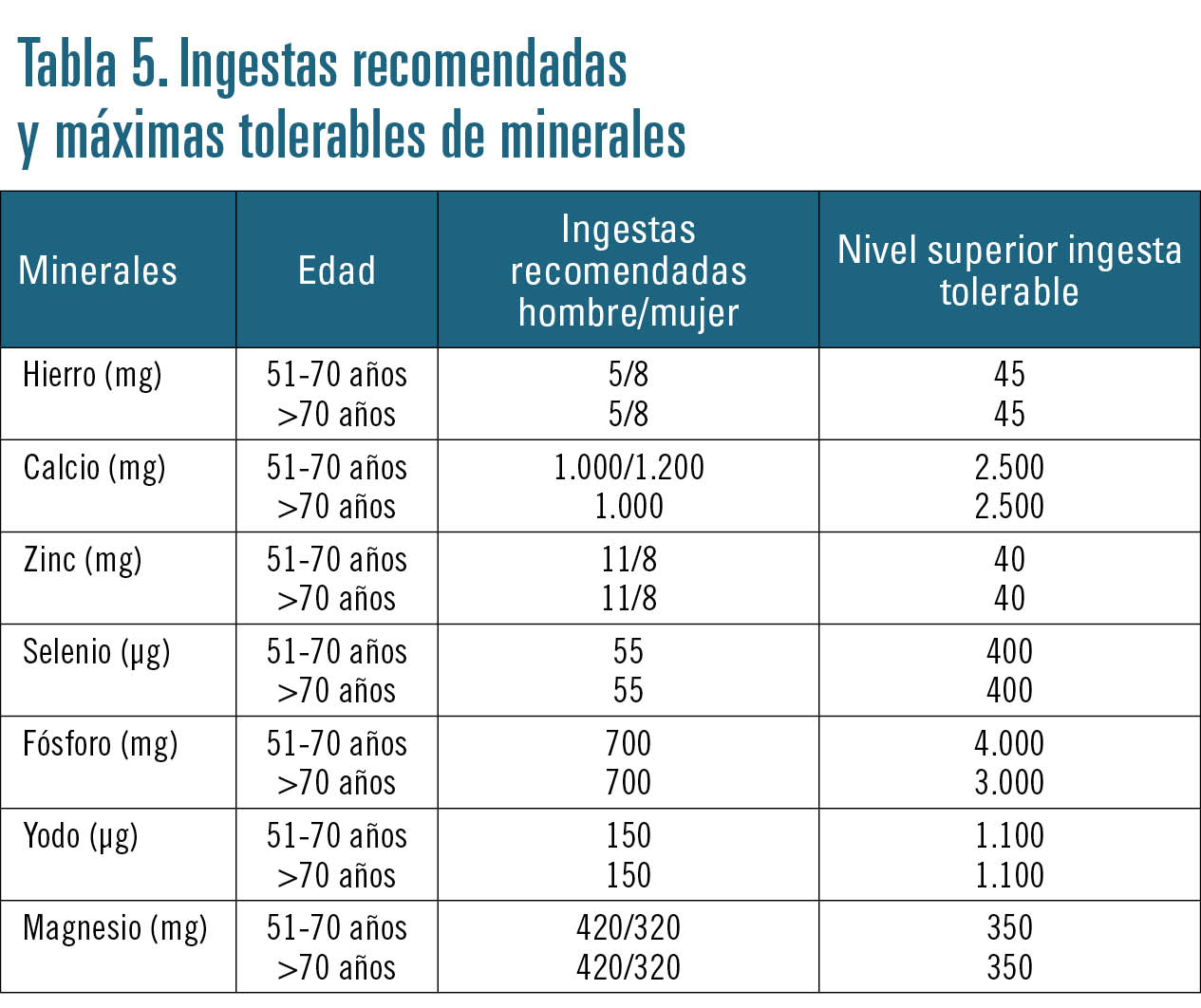
Los requerimientos de minerales en los mayores son iguales que en el adulto, salvo el de hierro en mujeres, que se iguala con el de los hombres debido a la desaparición de las pérdidas que acarrea la menstruación.
Debe señalarse la especial importancia de la ingesta de algunos minerales como el calcio, debido a la pérdida de masa ósea que se produce con la edad. Al igual que con el resto de nutrientes, es preferible que la fuente sean los alimentos y no los suplementos nutricionales. Su consumo debe combinarse con el de vitamina D y la realización de ejercicio físico, para prevenir en lo posible la osteoporosis y las fracturas.
También debe prestarse particular atención al zinc, mineral importante en la cicatrización de heridas, que además interviene en el mantenimiento del sentido del gusto y del olfato (que se deterioran con la edad) y contribuye al buen funcionamiento del sistema inmunitario.
Otros minerales especialmente relevantes en el adulto mayor son el potasio, abundante en frutas y verduras, que puede estar alterado por problemas renales o uso de algunos medicamentos, y el selenio, que se encuentra en alimentos proteicos y que, por su acción antioxidante, se ha relacionado con la protección frente a enfermedades coronarias y algunos tipos de cáncer.
En la tabla 5 se recogen las ingestas recomendadas y máximas tolerables de los minerales más relevantes.
Formas culinarias
La forma de cocinar los alimentos es muy importante desde el punto de vista nutricional, ya que según el método utilizado se pueden aumentar, disminuir o incluso destruir algunos nutrientes.
Cocción al fuego
Los alimentos se calientan desde la superficie hacia el interior. En casi todos los métodos se forma una costra superficial que conserva la grasa en el interior del alimento, lo que hace que éste sea jugoso y tenga una buena digestibilidad, y que no se pierdan los nutrientes (salvo los que se vean alterados por el propio calentamiento). Además, los azúcares se caramelizan, con lo que varían sus características organolépticas: sabor, aroma y color.
Directo
• Parrilla y placa o plancha. Al no requerir la adición de grasa, no se incrementa su valor energético.
Indirecto
• Asado al horno y gratinado. La costra superficial es crujiente, aunque en general se produce una menor alteración de los nutrientes, especialmente en las zonas más interiores del alimento.
• Baño María. El alimento no entra en contacto con el agua, por lo que no se pierden los nutrientes solubles.
Cocción en medio graso
• Fritura y salteado. Estas técnicas implican un aumento calórico por retención de grasa en el alimento, que es menor en el salteado.
Cocción en medio acuoso
• En general, mejora la digestibilidad de los alimentos y la mayor o menor alteración de los nutrientes termolábiles depende del tiempo de cocción.
• El fluido (agua, caldo...) puede estar previamente calentado (escaldado) o no (hervido escalfado). En el primer caso, se forma una costra superficial que ayuda a retener los nutrientes en el alimento, en el segundo se produce un intercambio de sustancias entre éste y el líquido externo.
• Si la cocción se realiza al vapor, la pérdida de nutrientes es mínima y se conservan las propiedades sensoriales.
Cocciones mixtas
Se combinan procedimientos de cocción al fuego en medio graso y al agua. Son platos que se sirven con salsas, en los que se produce un intercambio activo de nutrientes y otras sustancias que aumentan la jugosidad del plato debido a las propias salsas y a la hidratación del alimento.
• Estofado. Es una cocción lenta y suave, en la que el alimento se cocina con poca cantidad de agua (caldo) y/o grasa.
• Braseado. Las hortalizas acompañan al alimento en un proceso térmico suave pero largo en el tiempo, que altera menos los nutrientes termolábiles.
• Guisado. Es la unión del salteado y braseado, por lo que comparte las características de estos métodos.
• Rehogado. Se emplea para alimentos que tienen gran cantidad de agua en su composición (verduras, etc.). Se hace con poca cantidad de grasa y con el agua que libera el alimento a tratar. En general, produce poca alteración de los nutrientes.
• Sofrito. Similar al rehogado, pero se consigue un leve tostado superficial que altera la capa externa pero protege el interior del alimento.
Cocciones espaciales
• En el microondas. Es un proceso muy rápido y de fácil manejo, que mejora la digestibilidad con escasa alteración de los nutrientes.
• Al vacío. Se mezclan los alimentos con los condimentos y se aplica el vacío; a continuación, se procede a una esterilización o pasteurización. Se conservan muy bien los nutrientes y se mantienen las propiedades organolépticas.
Valoración del estado nutricional
La malnutrición es uno de los principales problemas de salud pública, especialmente en este grupo de población. Es consecuencia de trastornos provocados por un exceso, déficit o desequilibrio entre el consumo y las necesidades de nutrientes y/o energía.
Es importante realizar una valoración del estado nutricional para:
• Determinar la adecuación de la ingesta dietética a las necesidades energéticas y nutricionales, evitando el riesgo de malnutrición.
• Realizar una intervención nutricional precoz e individualizada, en caso necesario.
• Evaluar la efectividad de la intervención nutricional.
Desnutrición proteico-energética
Existen varios factores de riesgo de desnutrición que varían según el entorno en el que reside la persona mayor:
• Ancianos independientes que viven en la comunidad:
Problemas económicos.
Nivel cultural bajo.
Aislamiento (viudedad, depresión...).
Mal estado de salud (alcoholismo, problemas digestivos o dentales, pérdida de apetito...).
Dificultades de acceso a la comida.
Prácticas dietéticas erróneas.
• Ancianos dependientes que viven en la comunidad:
Deterioro cognitivo y/o funcional.
Aislamiento (pérdida auditiva, depresión...).
Enfermedades agudas.
Dificultades de acceso a la comida.
• Ancianos institucionalizados:
Incapacidad física o psíquica grave.
Enfermedades incapacitantes.
Úlceras por presión.
Polimedicación.
• Además, el adulto mayor sufre cambios en el aparato digestivo asociados a la edad, que pueden contribuir a la malnutrición y aumentar la morbimortalidad:
Defectos de masticación por falta de piezas dentales o por menor insalivación.
Alteración de los reflejos deglutorios, aumentando la probabilidad de atragantamiento.
Disminución de la producción de jugos gástricos, intestinales y pancreáticos.
Enlentecimiento en la motilidad intestinal, que puede ir acompañado de estreñimiento.
Por otra parte, suele ser habitual la reducción del número de comidas y la poca variedad de alimentos.
Parámetros indicativos del estado nutricional
La valoración del estado nutricional debe realizarse en la consulta:
• Exploración física general: color de la piel, cabello, ojos, estado neurológico...
• Historia clínica y dietética: antecedentes personales y familiares de enfermedades, tratamientos farmacológicos, actividad física...
• Evaluación antropométrica, bioquímica e inmunológica.
 Los principales parámetros del estado nutricional son:
Los principales parámetros del estado nutricional son:
• Peso. Una pérdida involuntaria superior al 10% en 6 meses tiene una significación clínica y es un factor predictivo de muerte en los ancianos.
• Talla. A partir de los 50 años, la talla empieza a reducirse entre 1-2 cm por década debido a los cambios fisiológicos de la edad.
• Índice de masa corporal (IMC). El sobrepeso y la obesidad están relacionados con una menor movilidad y otras patologías como cáncer de colon, enfermedades cardiovasculares, diabetes, etc. En cambio, valores bajos de IMC se relacionan con alteraciones respiratorias como enfermedad pulmonar obstructiva crónica, cáncer de pulmón, tuberculosis...
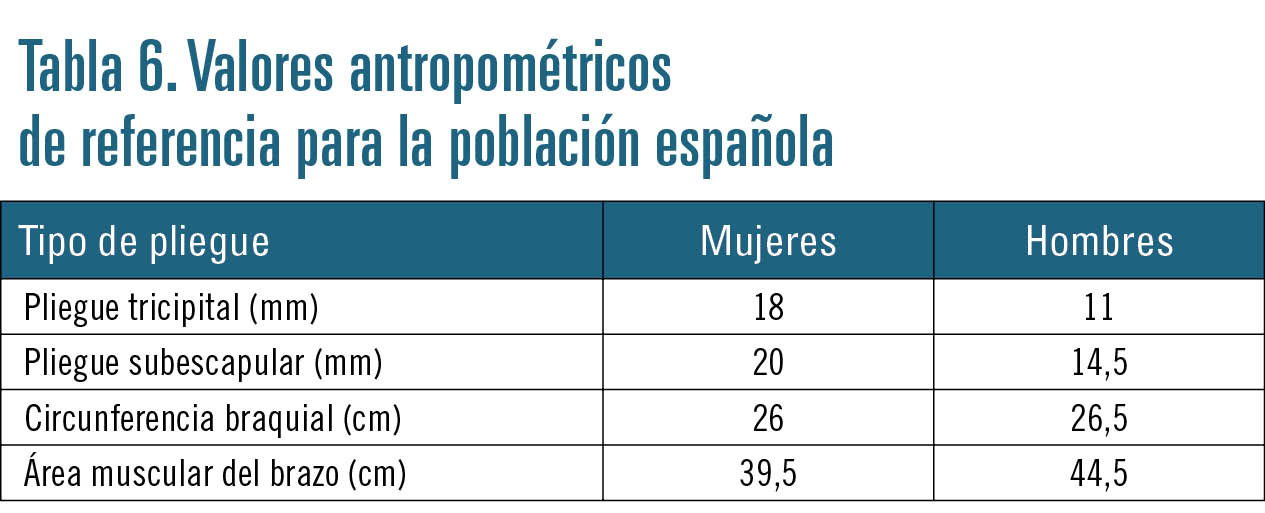
• Pliegues cutáneos. Sirven para determinar la grasa corporal total. Se considera desnutrición cuando el paciente está por debajo de los valores antropométricos de referencia para la población española (tabla 6).
• Diámetros corporales:
El perímetro de la cintura es un indicador de obesidad central y está directamente relacionado con el riesgo de enfermedad cardiovascular (en mujeres, debe ser inferior a 88 cm; en hombres inferior a 102 cm).
Índice cintura/cadera. Los valores superiores a 0,9 y 1 en mujeres y hombres, respectivamente, son indicadores de riesgo cardiovascular asociado a la obesidad.
Circunferencia muscular del brazo. Con la edad, la masa magra tiende a disminuir. La circunferencia muscular del brazo es un buen indicador de la reserva proteica del organismo.
Una circunferencia de pantorrilla inferior a 31 cm está relacionada con discapacidad física, debido a la relación que tiene con la deambulación.
• Indicadores bioquímicos e inmunológicos. Antes de que cambien las medidas antropométricas, se ven alterados los parámetros bioquímicos e inmunológicos.
Albuminemia. Es uno de los más utilizados. Un valor inferior a 3,5 g/dL es indicativo de desnutrición.
El recuento de linfocitos es una prueba sencilla, reproducible y fiable.
Valores bajos de transferrina se asocian a un peor estado funcional, peor calidad de vida y mayor mortalidad.
Pruebas de cribado nutricional
La desnutrición se asocia a un mayor riesgo de enfermar. Los objetivos principales de la valoración nutricional consisten en identificar las posibles causas, cuantificar las consecuencias e indicar el tratamiento más adecuado a cada situación.
El cribado de la malnutrición debería realizarse de forma rutinaria en ancianos, y con este fin se han desarrollado distintos test de cribado que se realizan en poco tiempo y que sirven para detectar posibles riesgos y poder actuar de forma correcta.
• Mini Nutritional Asessment (MNA). Medida sencilla, rápida y práctica para la valoración por parte de un sanitario. Se puede adaptar a cualquier entorno en el que viva la persona mayor.
• National Screening Initiative (NSI). Detección sistemática del riesgo de malnutrición en ancianos sanos de la comunidad. Puede realizarla el paciente, un familiar o el cuidador. No sirve para diagnosticar ni para seguimiento.
• Nutritional Risk Index (NRI). Este parámetro clasifica a los pacientes no hospitalizados en estado nutricional satisfactorio y no satisfactorio, mediante un cuestionario de 16 preguntas sobre dieta, hábitos alimentarios, alteraciones gastrointestinales, etc.
• Nutritional Risk Screening (NRS). Los pacientes de la comunidad son clasificados en tres categorías: riesgo bajo, moderado y alto. Es una prueba que consta de cinco apartados: peso, índice de masa muscular, apetito, modo de alimentación, enfermedad o cirugía reciente.
• Nutrition Risk Asessment Scale (NuRAS). Clasifica a los pacientes en tres categorías: riesgo bajo, moderado y alto. Es un cuestionario validado de 12 preguntas que evalúa factores de riesgo de malnutrición en ancianos. Los datos que se recogen son, fundamentalmente, los siguientes: alteraciones gastrointestinales, enfermedades crónicas, movilidad, disminución de peso reciente o falta de apetito, dificultad para alimentación, función cognitiva, consumo de fármacos, alcohol, tabaco y situación social del anciano.
• NRI, NRS, NuRAS. Son técnicas rápidas de realizar y de bajo coste, pero no sirven para diagnóstico ni seguimiento.
Planificación de dietas
Al planificar una dieta en el adulto mayor, lo primero que debe tenerse en cuenta son las características (tanto físicas como de salud y estilo de vida) del individuo a quien va dirigida.
Sin embargo, en todos los casos el objetivo es alcanzar un balance energético saludable, aportando a la vez todos los nutrientes que necesita el paciente. Para conseguir este objetivo, es importante realizar cinco comidas diarias, variadas y equilibradas, mantener una vida lo más activa posible y hacer ejercicio físico moderado.
El perfil energético de la dieta no varía con respecto al del adulto: el 10% de la energía debe obtenerse a partir de las proteínas, el 55-60% de los hidratos de carbono, y el 30-35% de las grasas. El reparto diario y óptimo de esa energía es del 15% en el desayuno, el 10% a media mañana, el 35% en la comida, el 15% para la merienda (10% si se hace una «precena» del 5%) y el 25% en la cena.
Principales fuentes de proteínas
Son excelentes fuentes de proteínas las carnes, pescados, huevos, lácteos, legumbres, frutos secos y semillas. Son alimentos muy variados desde el punto de vista nutricional, porque suministran gran cantidad de otros nutrientes necesarios, como yodo, zinc, hierro, vitaminas como la B12 y ácidos grasos esenciales, como los omega-3 en frutos secos y pescados. Por tanto, la elección de una u otra fuente proteica afectará al aporte de estos nutrientes.
Muchos autores postulan que el reparto del aporte proteico diario en las tres comidas principales ayuda al mantenimiento de la fuerza física en las personas mayores.
En el caso de las carnes, debe priorizarse el consumo de carnes blancas de calidad sobre el de rojas (que diversos estudios asocian a un mayor índice de mortalidad) en preparados de fácil masticación, con poca grasa y acompañados de guarnición de verduras u hortalizas. Se recomiendan 2-3 raciones por semana y una ración de vísceras (como hígado) cada 15 días por su aporte de vitaminas (A, D, B12), ácido fólico y hierro de alta biodisponibilidad, controlando su alto contenido en colesterol.
Los pescados y mariscos son una buena fuente de proteínas, minerales y vitaminas, con un perfil graso rico en poliinsaturados, sobre todo el pescado azul. Deben consumirse mínimo 2 raciones por semana (y mejor 4-5). Ha de tenerse en cuenta que los pescados congelados tienen el mismo perfil nutricional que los frescos y su precio es mucho menor.
Los huevos son una buena fuente de proteínas, y actualmente se está valorando si su acción sobre el índice de colesterol y grasas saturadas del organismo es tan perjudicial como se creía. Sirven para enriquecer muchos platos en casos de ingestas reducidas, y se recomiendan unos 3 por semana en preparaciones con poca grasa.
Principales fuentes de hidratos de carbono
Verduras, hortalizas, cereales y legumbres son una buena fuente de azúcares complejos de menor índice glucémico que favorecen el control de picos de insulinemia. Aunque en ancianos con anorexia puede ser recomendable el uso de azúcares simples como fuente de energía.
Principales fuentes de lípidos
Casi todos los grupos de alimentos (carnes, pescados, lácteos, legumbres...) son fuentes de grasa. Aunque las más importantes son la mantequilla, la margarina, los aceites vegetales, la yema de huevo, etc. La grasa saturada se encuentra principalmente en carne y productos animales, leche, cremas, mantequilla, queso, etc., y también en algunos aceites vegetales, como el de palma o coco. La principal fuente de ácidos grasos monoinsaturados es el aceite de oliva virgen. Como fuente de poliinsaturados están los pescados, frutos secos, semillas y otros aceites vegetales como el de girasol.
Los ácidos grasos trans se encuentran en margarinas y otras grasas hidrogenadas (abundantes en alimentos procesados). Su consumo debe mantenerse lo más bajo posible por su relación con niveles altos de colesterol LDL.
Se recomienda que la ingesta de grasas no supere el 30% de la energía, repartiéndose de la siguiente forma: 10% en grasas saturadas, 10% en grasas monoinsaturadas, y 10% en grasas poliinsaturadas. Se ha de limitar el colesterol a 300 mg/día.
Agua
La necesidad de agua de cada persona puede ser muy variable, y estará condicionada por la sed, los hábitos, los factores culturales, la accesibilidad y el gusto. Se recomienda un valor basal de 1 mL de agua por kilocaloría consumida, que habría que aumentar según la actividad física, la temperatura o humedad ambiental, la fiebre o la pérdida de líquidos.
En adultos mayores se recomiendan unos 8 vasos de agua al día, provenientes de alimentos y bebidas. El agua potable y las bebidas aportan el 80% de las necesidades hídricas y los alimentos el 20% restante.
La deshidratación, tanto aguda como crónica, se asocia a un creciente riesgo de caídas, infecciones del tracto urinario, enfermedades dentales, trastornos bronco-pulmonares, cálculos renales, cáncer, estreñimiento y deterioro de la función cognitiva, lo que es especialmente importante en este grupo de edad.
En el adulto mayor, es aconsejable tomar los líquidos separados de las comidas para evitar la hipoclorhidria por dilución del jugo gástrico y la sensación de saciedad, aunque un poco de agua facilita la deglución. El consumo de bebidas excitantes, carbonatadas o alcohólicas debe ser muy limitado, y se recomienda evitar la ingesta de bebidas muy calientes o muy frías.
Principales fuentes de fibra
De forma general, la fibra consumida debe tener una proporción de 3/1 entre insoluble y soluble. Alimentos ricos en fibra insoluble son la harina de trigo integral, el salvado (no aconsejable porque es irritante), los guisantes, el repollo, los vegetales de raíz, los cereales y las frutas maduras. La fibra soluble es abundante en la avena, ciruelas, zanahoria, cítricos y legumbres. A veces es recomendable preparar los alimentos en puré para hacerlos más digeribles, aunque se disminuya el contenido de fibra.
Siempre debe aconsejarse que las fuentes de fibra sean variadas y que se realice una ingestión hídrica adecuada.
Como recomendaciones prácticas se podrían establecer diariamente 5 raciones de verdura o fruta y 6 de cereales integrales (pan, cereales de desayuno, arroz o pasta) y 4-5 raciones de legumbres a la semana.
Principales fuentes de vitaminas y minerales
En este grupo de edad es frecuente la aparición de algunos déficits de vitaminas y minerales, como el de vitamina D, cuya síntesis está disminuida por el deterioro de la capacidad anabólica y por la menor exposición al sol. Buenas fuentes de esta vitamina son el pescado graso, los aceites de pescado y las leches y cereales enriquecidos.
Desde el punto de vista nutricional, los lácteos se consideran la mejor fuente de calcio, pero debido a su elevado contenido en grasa saturada es aconsejable el consumo de semidesnatados o desnatados, según las características de la persona. Para asegurar el aporte de calcio, se recomiendan 2-4 raciones diarias. Es conveniente que algunas de estas raciones sean de productos fermentados con probióticos debido a su importante papel en el mantenimiento del sistema inmunitario. No es recomendable la ingesta de lácteos con azúcares añadidos.
Para asegurar un buen aporte de hierro se recomienda comer carne, porque se absorbe mejor el hierro hemo que el procedente de verduras y legumbres; en cualquier caso, se aconseja tomarlo junto con cítricos como fuente de vitamina C para evitar su oxidación a Fe3+.
También el zinc es abundante en carnes y cereales, pero en estos últimos el proceso de molienda destruye hasta el 80% del mineral, por lo que habitualmente se comercializan enriquecidos.
Las principales fuentes de vitaminas hidrosolubles y de algunos minerales son las frutas y verduras. Se recomiendan al menos dos raciones diarias de verduras, una cruda (zanahoria, tomate...) y otra cocida, rallada o en puré si hay dificultades de deglución, y 3 raciones de frutas en macedonia, en zumo, asadas o cocidas. También los frutos secos son una excelente fuente de minerales y vitamina E.
Debe evitarse en lo posible la utilización de platos precocinados por su elevado contenido en sodio y grasas saturadas.
Además de la dieta, es importante planificar ejercicio físico moderado y adaptado a las condiciones de cada persona.
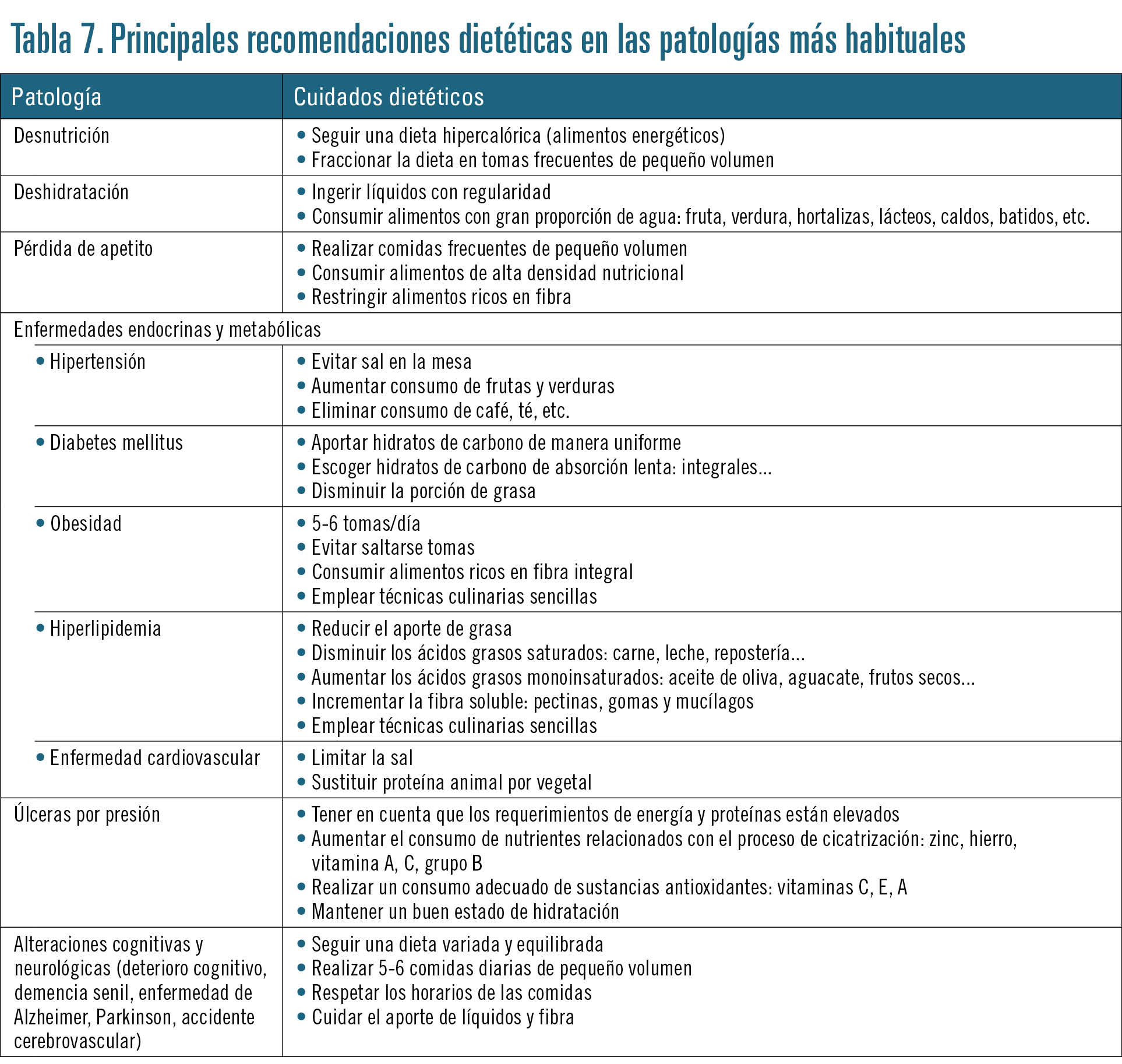 Situaciones especiales
Situaciones especiales
En cualquier situación en la que se encuentre la persona, activa, sana o con alguna patología, la alimentación debe ser lo más natural posible y acorde con sus costumbres y apetito. No existen patologías propias de la tercera edad, aunque algunas enfermedades son más prevalentes. En todo caso, la dieta debe adaptarse a las necesidades individuales.
En la tabla 7 se resumen las principales recomendaciones en las patologías más habituales.
Bibliografía
Andia V, Gómez-Busto F, López N, Cabo N. Gelatinas preparadas con lácteos: suplemento nutricional útil en centros geriátricos. Nutrición Clínica y Dietética Hospitalaria. 2011; 31(1): 4-14.
Aranceta J, Arija V, Maíz E, Martínez de Victoria E, Ortega RM, Pérez-Rodrigo C, et al. Guías alimentarias para la población española (SENC, diciembre 2016); la nueva pirámide de la alimentación saludable. Nutrición Hospitalaria [en línea]. 2016; 33. [Última fecha de consulta: 20 de septiembre de 2017]. Disponible en: http://www.redalyc.org/articulo.oa?id=309249944001> ISSN 0212-1611
Aranceta J, Pérez C, Marín M. Guías dietéticas y dietoterapia básica para colectivos de ancianos. 1.ª ed. Bilbao: Servicio Central de Publicaciones del Gobierno Vasco, 1995.
Escudero Álvarez E, González Sánchez P. Dietary fibre. Nutr Hosp. 2006; 21(Suppl 2): 61-72. [Última revisión: 5 de octubre de 2017]. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000500007&lng=es
García-Ríos A, Meneses ME, Pérez-Martínez P, Pérez-Jiménez F. Omega-3 y enfermedad cardiovascular: más allá de los factores de riesgo. Nutr Clin Diet Hosp. 2009; 29(1): 4-16.
Gómez Ramos MJ, González Valverde FM, Sánchez Álvarez C. Estudio del estado nutricional en la población anciana hospitalizada. Nutr Hosp. 2005; 20(4). Disponible en: http://scielo.isciii.es/scielo.php?pid=S0212-16112005000 600008&script=sci_arttext&tlng=en
Matos Chamorro RA, Chambilla Mamani E. Importancia de la fibra dietética, sus propiedades funcionales en la alimentación humana y en la industria alimentaria. Dirección General de Investigación (ISSN 2218-3310). Rev Invest. Ciencia Tecnol Aliment. 2010; 1(1).
Muñoz M, Aranceta J, Guijarro JL. Libro Blanco de la Alimentación de los Mayores. 1.ª Reimpresión. Buenos Aires/Madrid: Editorial Médica Panamericana, 2006.
Ortiz MM, Aguilera A, Hernández C. Investigación en salud y envejecimiento. Volumen I. Vulnerabilidad del anciano ante la nutrición. Asociación Universitaria de Educación y Psicología (ASUNIVEP). 2014; 141-145.
Otten JJ, Hellwig JP, Meyers LD. Dietary reference intakes. Washington: The National Academy Press, 2006. Disponible en: https://www.nal.usda.gov/sites/default/files/fnic_uploads/DRIEssentialGuideNutReq.pdf
Ravasco P, Anderson H, Mardones F. Red de Malnutrición en Iberoamérica del Programa de Ciencia y Tecnología para el Desarrollo. Nutr Hosp. 2010; 25 (supl 3). Disponible en: http://scielo.isciii.es/scielo.php?pid=S0212-16112010000900009&script=sci_arttext&tlng=pt
Ruiz MD, Artacho R, Quiles J L. Capítulo 21. Nutrición del adulto mayor. En: Gil A, Gil M, Maldonado J, Martínez de Victoria E. Tratado de nutrición humana en el estado de salud. Buenos Aires: Editorial Médica Panamericana, 201.
