 La Organización Mundial de la Salud (OMS) define la salud mental como «un estado de bienestar en el cual el individuo es consciente de sus propias capacidades, puede afrontar las tensiones normales de la vida, puede trabajar de forma productiva y fructífera y es capaz de hacer una contribución a su comunidad»1. Además, considera tan importante la dimensión positiva de la salud mental que la destaca en su definición de salud general, identificándola como un bienestar físico, mental y social.
La Organización Mundial de la Salud (OMS) define la salud mental como «un estado de bienestar en el cual el individuo es consciente de sus propias capacidades, puede afrontar las tensiones normales de la vida, puede trabajar de forma productiva y fructífera y es capaz de hacer una contribución a su comunidad»1. Además, considera tan importante la dimensión positiva de la salud mental que la destaca en su definición de salud general, identificándola como un bienestar físico, mental y social.
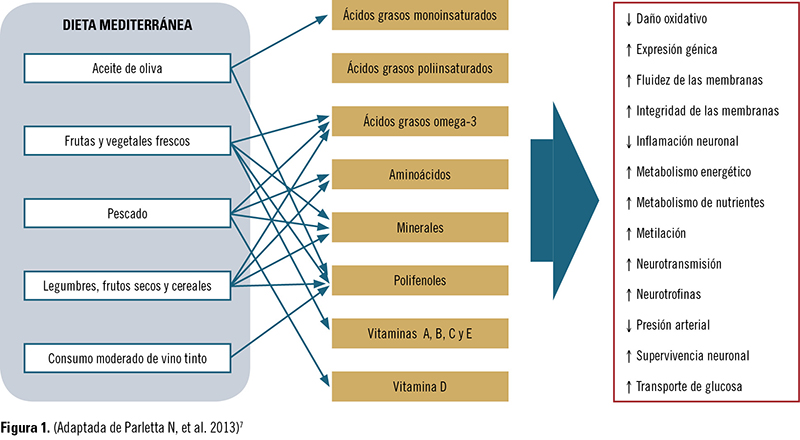
En los últimos años, se han ido sucediendo estudios que apoyan la relación entre medicina nutricional y psiquiatría2-4 y el papel que desempeña el buen funcionamiento del cerebro a lo largo de toda la vida5. Se han sentado las bases de la relación entre nutrición saludable y salud mental, y se han encontrado los mecanismos que justifican dicha relación6. Se ha comprobado la importancia de la ingesta de elementos esenciales para el cerebro (vitaminas del grupo B y D, ácidos omega-3 o minerales como el zinc o el magnesio), y el beneficio de dietas saludables para proteger de las enfermedades mentales7. También se han publicado estudios que sugieren que las personas que siguen la dieta mediterránea tienen tasas más bajas de depresión y de otras enfermedades como el Alzheimer, la diabetes o las enfermedades del corazón, incluso un menor deterioro cognitivo8 (figura 1).
Se ha constatado que existe relación entre nutrición y prevalencia y riesgo de depresión9 (los hábitos alimentarios modulan el sistema inmunitario, que influye en el riesgo de depresión)10 y también entre nutrición y suicidio11. Se ha destacado, asimismo, la importancia de la alimentación materna para el futuro mental de sus hijos12, y el hecho de que malnutriciones severas y dietas no saludables en momentos clave del desarrollo (como la niñez y la adolescencia) pueden tener relación con ciertas patologías mentales13,14, como la depresión y los trastornos psicóticos15.
En este sentido, algunos autores han encontrado una relación genética, como la probabilidad de presentar una mutación que afecta al metabolismo del ácido fólico y por ello un requerimiento mayor de dicho elemento en pacientes con depresión16, o que sujetos depresivos con biomarcadores que determinan una mayor inflamación, como interleucinas o proteína C reactiva, puedan tener mejores resultados cuando se tratan con ácido eicosapentanoico (EPA)17, relacionando así esta patología con un proceso inflamatorio y la normalización de los marcadores inflamatorios con el control de la depresión18.
Diversos estudios han relacionado patologías psiquiátricas como la psicosis, la manía o la depresión con fenómenos de neurotoxicidad e inflamación que originan un proceso neurodegenerativo que lleva a la pérdida neuronal y a la disminución en la función cerebral. Así, proponen no sólo tratar los síntomas de la enfermedad, sino contrarrestar la neurotoxicidad con neuroprotección. Es aquí donde pueden tener su papel los suplementos nutricionales, elementos seguros y bien tolerados que pueden utilizarse como coadyuvantes a los tratamientos habituales en condiciones off-label, bien para suplementar el déficit de algunos elementos19 o como pequeñas «ayudas» para aliviar la neurotoxicidad, origen de distintas patologías psiquiátricas3.
De manera paralela a todos estos estudios, la forma de alimentarse ha ido cambiando, y en la actualidad muchas personas, a pesar de realizar un consumo elevado en calorías, no logran una adecuada ingesta de los nutrientes esenciales recomendados para el cerebro2.
En el mismo sentido, dos informes realizados por la Fundación para la Salud Mental Británica sugieren que en los últimos 50 años, y debido a la calidad de la materia prima de los alimentos ingeridos, se ha modificado el aporte de minerales, vitaminas y grasas. Se sugiere que el aumento de alimentos procesados y la falta de ácido fólico, ácidos omega-3 y 6, selenio y aminoácidos como el triptófano, pueden estar relacionados con el aumento de enfermedades mentales que se han producido en los últimos años (como la depresión, la esquizofrenia, el trastorno por déficit de atención e hiperactividad o el Alzheimer), y que la actual escalada de prevalencia en trastornos mentales es el gran cambio de la salud global20.
Es obvio pensar que el cerebro se nutre de los alimentos para realizar su función y mantener su estructura21. A nivel fisiológico, parece clara la relación de algunos nutrientes con la modulación de receptores y la transmisión de la señal, así como con el mantenimiento y la síntesis del tejido neuronal y la producción de neurotransmisores16. De hecho, los neurotransmisores se forman mediante aminoácidos, algunos de los cuales, los esenciales, provienen exclusivamente de la alimentación. De manera que es fácil relacionar un déficit alimentario de algún componente esencial para el cerebro con una peor salud mental, como podría ser la asociación de una franca deficiencia de vitamina B12 con disfunción mental y depresión, o un déficit de folato con fatiga, confusión, demencia o irritabilidad16.
Partiendo de todas estas consideraciones, en este artículo se intenta aportar información sobre la relación entre una alimentación completa en cuanto a nutrientes esenciales y el normal funcionamiento del cerebro. En el mismo sentido, se revisará la evidencia sobre si un aporte extra en forma de nutracéuticos puede beneficiar a la salud mental o sobre cuál puede ser el lugar de los complementos nutricionales en la terapia de algunas patologías psiquiátricas.
 Elementos nutricionales y la salud mental
Elementos nutricionales y la salud mental
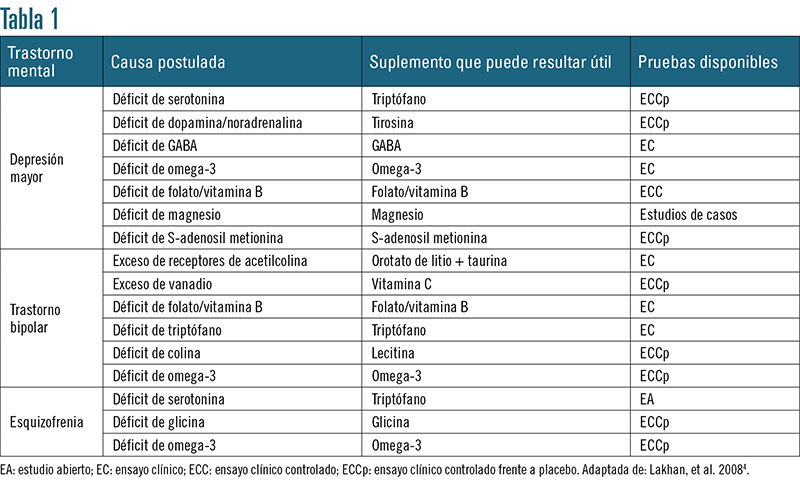
Los elementos o nutrientes en los que se ha comprobado que existe relación con la salud mental han sido estudiados en múltiples patologías mentales: depresión, trastorno bipolar, esquizofrenia, trastorno obsesivo compulsivo, trastornos alimentarios y déficits de atención o de hiperactividad4. La tabla 1 aporta información sobre la patología mental, la posible causa, el tratamiento con elementos nutricionales específicos y algunos estudios que lo avalan.
Entre los elementos que han sido estudiados con respecto a su utilidad en salud mental, destacan los siguientes:
• Ácidos grasos omega.
• Vitaminas del grupo B, principalmente ácido fólico (B9), vitamina B6 y B12, colina e inositol.
• Elementos metálicos y no metálicos como hierro, zinc, magnesio y selenio.
• Vitaminas D y C.
• Aminoácidos y compuestos relacionados, como creatina, triptófano, N-acetilcisteína y S-adenosil metionina.
Ácidos grasos omega
El consumo de ácidos grasos poliinsaturados de cadena larga, omega-6 y omega-3, se ha relacionado con beneficios en múltiples patologías, y en salud mental se han realizado estudios en todos los grandes grupos de patologías22. Se ha señalado que la relación omega-3/ omega-6 de 1:4 es la óptima para el mantenimiento de las funciones metales, y a los omega-3 (EPA y ácido docosahexaenoico [DHA]) como los relacionados con el desarrollo del sistema nervioso central (SNC) y con los trastornos neurológicos23.
Los estudios de la utilidad de los ácidos omega-3 en la depresión se centran principalmente en la depresión bipolar y la depresión mayor. Se los ha relacionado con un papel aumentador de la efectividad de los antidepresivos, pudiendo administrarse como tratamiento único en ancianos, personas con patología múltiple, embarazo o madres lactantes y en depresión bipolar (en este último caso asociado a estabilizadores del humor porque pueden desencadenar manía)24.
Algunos autores han encontrado un déficit de estos elementos en pacientes con depresión y han sugerido un componente inflamatorio como origen de la enfermedad25. Del EPA destaca su carácter antiinflamatorio26, y así su aval terapéutico en el abordaje de la depresión mayor. Algunos estudios han encontrado que la respuesta a los tratamientos antidepresivos está relacionada con la disminución de algunas citocinas como el TNF-alfa27.
Su utilidad puede deberse a varios mecanismos:
• Modulación de la neurotransmisión mediada por noradrenalina, serotonina y dopamina.
• Efecto antiinflamatorio28-30.
• Protección frente a la toxicidad que produce la apoptosis.
• Regulación del factor neurotrófico cerebral28,29.
• Aumento de la capacidad antioxidante del glutatión30.
Se han realizado estudios sobre su utilización como tratamiento de la psicosis, la manía31, el estrés postraumático y la depresión bipolar, incluso en la prevención de la psicosis28. Algunos datos destacan que el beneficio es más favorable en fases tempranas de las patologías3.
También ha sido estudiada la suplementación combinada de EPA + vitamina C + vitamina E en la esquizofrenia, no obteniéndose datos favorables en la fase aguda de la enfermedad32.
Guías clínicas como la de la American Psychiatric Association recomiendan 1.000 mg/día de EPA + DHA como coadyuvante para el tratamiento de la depresión y otros trastornos psiquiátricos33, y la Asociación Británica de Psicofarmacología los recomienda en tratamientos para pacientes que no responden a la monoterapia convencional con antidepresivos34.
En general, las dosis recomendadas de omega-3 se sitúa entre 1-2 g/día con una proporción ideal de EPA + DHA de 3:135, sin sobrepasar los 3 g/día por problemas gástricos, aunque la Sociedad Europea de Seguridad Alimentaria ha establecido 5 g/día como el límite superior seguro.
Aun así, a pesar de haberse constatado la relación entre los omega-3 y patologías como el Alzheimer, la esquizofrenia, la depresión y el déficit de atención, los estudios no son concluyentes y surgen dudas sobre la eficacia, la dosis, etc., por lo que resulta difícil posicionarlos en la terapia. Incluso hay autores que se plantean si los bajos niveles de omega-3 encontrados en pacientes con estas patologías tienen un significado etiológico primario o es secundario a ellas23. Otras líneas de investigación apuntan a una suplementación selectiva en subgrupos para los que se espera una mayor eficacia, como pacientes con depresión con altos niveles de inflamación36 o pacientes seleccionados37.
Vitaminas del grupo B
El papel que desempeñan las vitaminas del grupo B en salud mental se debe a su implicación en la síntesis de serotonina y otros neurotransmisores38.
La utilidad terapéutica de la suplementación con vitamina B1 para contrarrestar el déficit de absorción en el alcoholismo y evitar la encefalopatía de Wernicke y el síndrome de Korsakoff se conoce bien. También se utiliza en casos de alimentación restrictiva o malabsorción para evitar síntomas derivados de una desmielinización y muerte neuronal.
Estudios transversales en población general han relacionado los bajos niveles de vitaminas B6, B12 y folato con depresión y estrés psicológico39. También se ha observado deficiencia de B2, B6, B12 y folato en pacientes depresivos40, mientras que altos niveles de B12 y folato se han relacionado con mejores respuestas a los antidepresivos41, aunque su suplementación sólo ha resultado eficaz en periodos cortos42. La utilización de ácido fólico como coadyuvante al tratamiento antidepresivo habitual parece mejorar tanto la respuesta antidepresiva como la rapidez en el comienzo de acción43. Las dosis utilizadas en los estudios incluidos en un metaanálisis fluctúan en rangos de 0,5 a 10 mg/día. También se han utilizado derivados como el ácido folínico y el metilfolato en dosis de 30 y 15 mg/día, respectivamente26.
La suplementación con B6 también se relaciona con la mejora del estado de ánimo28.
La colina es un nutriente esencial precursor del neurotransmisor acetilcolina. Un estudio controlado frente a placebo constató que la suplementación en la gestación se asocia a un menor riesgo de sufrir factores de esquizofrenia en los niños. Los niños de madres suplementadas presentaban menores problemas de atención, comportamiento o aislamiento social (todos ellos aspectos predictivos de una futura esquizofrenia)15, pero no se dispone de estudios de seguimiento a largo plazo que lo asocien directamente a la enfermedad.
Estudios observacionales previos ya habían evaluado la utilidad de la colina en el desarrollo cognitivo de niños cuyas madres habían recibido suplementación durante el embarazo. Los datos no fueron favorables al medir el desarrollo cognitivo a edades tempranas (menores de 3 años)13, pero sí cuando se midieron en niños de 7 años14.
El inositol es otro miembro de la familia de las vitaminas B, también llamado vitamina Bh. A nivel intraneuronal, participa como segundo mensajero de varios sistemas de neurotransmisores: adrenérgico, serotoninérgico, dopaminérgico y glutaminérgico, así como en receptores colinérgicos. Su potencial radica en que su mecanismo de acción es el mismo que los antidepresivos inhibidores selectivos de la recaptación de serotonina (ISRS). Diversos estudios lo señalan como eficaz en monoterapia en depresión44,45 y en trastornos del pánico46.
Elementos metálicos y no metálicos
Hierro
El hierro participa en la mielinización y en el metabolismo de los neurotransmisores. Su déficit produce apatía, irritabilidad y falta de concentración. Varios ensayos clínicos aleatorizados doble ciego concluyen que es importante la suplementación prenatal para el desarrollo mental de los niños (junto al ácido fólico) debido al crecimiento exponencial del cerebro entre el último trimestre del embarazo y el segundo mes de vida47. Esta suplementación con hierro es una cuestión que debe tenerse en cuenta en situaciones en las que el aporte en la dieta sea insuficiente o cuando se parta de depósitos bajos.
Zinc
Es el elemento traza más abundante en la amígdala, el hipocampo y el neocórtex, además de atribuírsele capacidad antiinflamatoria e inmunomoduladora. También actúa regulando el factor neurotrófico cerebral, interviene en la neurogénesis del hipocampo y modifica la actividad del N-metil-D-aspartato y del glutamato48. Diversos datos apoyan que su deficiencia incrementa los síntomas de la depresión, y que la suplementación con este elemento, sobre todo como coadyuvante del tratamiento habitual, mejora el estado depresivo49.
Magnesio
Bajos contenidos de magnesio en la dieta se asocian a mayores niveles plasmáticos de proteína C reactiva y a su componente inflamatorio50. Los datos provenientes de un estudio longitudinal51 demuestran que la suplementación con ácidos omega-3, magnesio y zinc en niños de 5 a 12 años durante 12 semanas favorece la mejora de la atención, el comportamiento y los problemas emocionales.
Selenio
Es un importante modulador del ánimo. Se desconoce su mecanismo de acción, pero es uno de los principales componentes de la glutatión peroxidasa, que protege de la lipoperoxidación y del daño tisular. Niveles muy bajos en la dieta se asocian a síntomas de depresión y hostilidad, describiéndose que un suplemento de 100-150 µg/día durante 5-6 semanas mejora la depresión respecto a placebo16.
 Vitaminas D y C
Vitaminas D y C
Vitamina D
Se han encontrado receptores de vitamina D en áreas del SNC como la corteza prefrontal, el hipotálamo y la sustancia nigra, y se conoce su influencia en aumentar la expresión de los genes que codifican la tiroxina hidroxilasa (precursor de dopamina y noradrenalina)52.
Los niveles bajos de esta vitamina en el embarazo se han relacionado con el riesgo de esquizofrenia, y su deficiencia incrementa los síntomas depresivos53. También se han encontrado bajos niveles en pacientes con autismo, esquizofrenia, depresión y enfermedad de Alzheimer19.
Se sabe que su síntesis in vivo decae con la edad, y se ha sugerido que niveles estacionales bajos (como los que se producen en invierno) pueden tener relación con síntomas afectivos tipo depresión, aunque los datos disponibles no son concluyentes. En un estudio sobre el beneficio de una dosis masiva de vitamina D3 frente a placebo en mujeres ≥70 años cuya variable principal eran las caídas y fracturas, esta sustancia no demostró ser eficaz en la prevención de los síntomas depresivos54. Otros datos obtenidos de un estudio transversal en mujeres mayores55 confirmó que la ingesta habitual de vitamina D es insuficiente, y que un consumo ≥400 UI/día mejora la calidad de vida de las pacientes en relación con su salud mental, aunque estos datos no fueron confirmados por Dumville et al.56 empleando dosis de 800 UI/día.
Vitamina C
Esta vitamina interviene en varios procesos neuroendocrinos. Es necesaria para la producción de neurotransmisores como la serotonina57, y estudios en animales sugieren que la coadministración de 1 mg/kg por vía oral potencia la acción de dosis subefectivas de fluoxetina mediante un efecto sinérgico tipo antidepresivo58.
Aminoácidos y compuestos relacionados
Creatina
La creatina es un ácido orgánico nitrogenado que se sintetiza a partir de la arginina, la glicina y la metionina, y que tiene un papel regulador de la energía cerebral. Una alteración en este equilibrio a nivel celular puede influir en la fisiopatología de la depresión59. Estudios muy recientes60, aunque con limitaciones metodológicas, indican que el aporte de 6 g/día de creatina monohidrato durante 6 semanas mejora la fluidez verbal en pacientes con depresión bipolar.
Triptófano
Como precursor de la serotonina, este aminoácido es el responsable de regular el estado de ánimo y el sueño61. Diversas revisiones señalan que existen dudas sobre su eficacia; sin embargo, son favorables a una dieta rica en triptófano o al aporte como suplemento para tratar trastornos del sueño, como alternativa en el manejo del estrés y la ansiedad, y como complemento para la depresión. Requiere de magnesio y vitamina B6 para su metabolismo.
N-acetilcisteína (NAC)
La NAC es un gran antioxidante que incrementa los niveles de glutatión. También actúa como antiinflamatorio y neuroprotector. Se han realizado estudios de eficacia en la depresión bipolar, en la esquizofrenia y en trastornos compulsivos y adictivos62. En la esquizofrenia, especialmente en el primer episodio, la adición de NAC al tratamiento antipsicótico reduce la neurotoxicidad y la producción de radicales libres63. Un estudio reciente doble ciego y comparado con placebo de 8 semanas de duración64, en pacientes con estrés postraumático asociado al abuso de sustancias, aporta datos preliminares de la utilidad de la NAC en dosis de 2,4 g/día para reducir los síntomas del estrés, el craving y los síntomas depresivos. Estudios previos se habían centrado en pacientes con una sola patología. Éste se ha realizado en pacientes con este doble diagnóstico. Aunque algunos aspectos metodológicos del estudio dificultan la extrapolación a la práctica clínica habitual, es posible que se abra un campo de investigación sobre la utilización de la NAC.
Dentro de este grupo de sustancias, últimamente se ha popularizado el consumo de taurina, un aminoácido estructuralmente análogo al ácido gamma-aminobutírico (principal neurotransmisor inhibidor del cerebro), por su composición en bebidas energéticas, pero ni sus posibles efectos neuroendocrinos ni las aplicaciones terapéuticas han sido demostradas en ensayos clínicos bien diseñados.
S-adenosil metionina
Los estudios publicados se centran preferentemente en la depresión65. En solitario actúa como un antidepresivo tricíclico, y asociado a ISRS o venlafaxina aumenta la efectividad de estos últimos24. El mecanismo sugerido se basa en el aumento de metilación de catecolaminas, incrementando los niveles de serotonina, inhibiendo la recaptación de noradrenalina, acentuando la actividad de la dopamina, disminuyendo la secreción de prolactina e intensificando la conversión de fosfatidilcolina66.
Las dosis orales utilizadas en los estudios varían entre 400/800 y 1.600 mg/día26, aunque algunos pacientes pueden requerir hasta 3.000 mg/día24.
Su asociación con antidepresivos es segura, aunque en raras ocasiones puede causar síndrome serotoninérgico. Se ha descrito que puede aumentar la manía en pacientes con trastorno bipolar24.
A modo de conclusión
Aunque los datos iniciales sobre la relación entre una dieta de calidad y elementos nutricionales en psiquiatría datan de las décadas de 1970 y 1980, no han llegado a ser relevantes hasta años después.
En una población sana, una alimentación natural que comprenda una amplia combinación de nutrientes es la mejor opción para cumplir con todas las funciones fisiológicas del cerebro y del resto del SNC, aunque es adecuado recurrir a suplementos concretos en situaciones de deficiencia o en condiciones fisiológicas particulares.
En patología mental los nutracéuticos podrían ser de utilidad en casos leves, como adyuvantes al tratamiento farmacológico y utilizados siempre bajo supervisión médica, aunque las diferencias metodológicas de los estudios y los resultados (no siempre concluyentes) hagan difícil formular una recomendación. Sin embargo, el futuro de las patologías psiquiátricas pasa por lograr los mejores resultados en salud, en funcionalidad y en calidad de vida, y en este campo los factores nutricionales pueden ser un elemento esencial2.
Bibliografía
1. Organización Mundial de la Salud. Salud mental: un estado de bienestar. Disponible en: http://www.who.int/features/factfiles/mental_health/es/
2. Sarris J, Logan AC, Akbaraly TN, Amminger GP, Balanzá-Martínez V, Freeman MP, et al. Nutritional medicine as mainstream in psychiatry. Lancet Psychiatry. 2015; 2: 271-274.
3. Nasrallah HA. Are you neuroprotecting your patients? 10 adjuntive therapies to consider. Current Psychiatry (letter). 2016; 15(12): 12-14.
4. Lakhan SE, Vieira KF. Nutritional therapies for mental disorders. Nutrition J. 2008; 7(2): 1-8.
5. Dauncey MJ. Genomic and epigenomic insights into nutrition and brain disorders. Nutrients. 2013; 5: 887-914.
6. Rathod R, Kale A, Joshi S. Novel insights into the effect of vitamin B12 and omega-3 fatty acids on brain function. J Biomedical Science. 2016; 23(17). doi: 10.1186/s12929-016-0241-8.
7. Parletta N, Milte CM, Meyer BJ. Nutritional modulation of cognitive function and mental health. J Nutr Biochemistry. 2013; 24: 725-743.
8. Smyth A, Dehghan M, O’Donnell M, Anderson C, Teo K, Gao P, et al. Healthy eating and reduced risk of cognitive decline. A cohort from 40 countries. Neurology. 2015; 84: 2.258-2.265.
9. Lai JS, Hiles S, Bisquera A, Hure AJ, McEvoy M, Attia J. A systematic review and meta-analysis of dietary patters and depression in community-dwelling adults. Am J Clin Nutr. 2014; 99: 181-197.
10. Berk M, Williams LJ, Jacka FN, O’Neil A, Pasco JA, Moylan S, et al. So depression is an inflammatory disease, but where does the inflammation come from? BMC Med. 2013; 11: 200.
11. Nanri A, Mizoue T, Poudel-Tandukar K, Noda M, Kato M, Kurotani K, et al. Japan Public Health Center-based Prospective Study Group. Dietary patterns and suicide in Japanese adults: the Japan Public Health Center-based Prospective Study. Br J Psychiatry. 2013; 203: 422-427.
12. Steenweg-de Graaff J, Tiemeier H, Steegers-Theunissen RP, et al. Maternal dietary patterns during pregnancy and child internalising and externalising problems. The Generation R Study. Clin Nutr. 2014; 33: 115-121.
13. Villamor E, Rifas-Shiman SL, Gillman MW, Oken E. Maternal intake of methyl donor nutrients and child cognition at 3 years of age. Paediatr Perinat Epidemiol. 2012; 26: 328-335.
14. Boeke CE, Gillman MW, Hughes MD, Rifas-Shiman SL, Villamor E, Oken E. Choline intake during pregnancy and child cognition at age 7 years. Am J Epidemiol. 2013; 177: 1.338-1.347.
15. Ross RG, Hunter SK, McCarthy L, Beuler J, Hutchison AK, Wagner BD, et al. Perinatal choline effects on neonatal pathophysiology related to later schizophrenia risk. Am J Psychiatry. 2013; 170: 290-298.
16. Bodnar L, Wisner K. Nutrition and depression: implications for improving mental health among childbearing-aged women. Biol Psychiatry. 2005; 58: 679-685.
17. Rapaport MH, Nierenberg AA, Schettler PJ, Kinkead B, Cardoos A, Walker R, et al. Inflammation as a predictive biomarker for response to omega-3 fatty acids in major depressive disorder: a proof-of-concept study. Mol psychiatry. 2016; 21: 71-79.
18. Berk M. So depression is an inflammatory disease, but where does the inflammation come from? Disponible en: www.biomedcentral.com/1741-7015/11/200
19. Eyles DW, Burne TH, McGrath JJ. Vitamin D, effects on brain development, adult brain function and the links between low levels of vitamin D and neuropsychiatric disease. Front Neuroendocrinol. 2013; 34(1): 47-64.
20. Wittchen HU, Jacobi F, Rehm J, et al. The size and burden of mental disorders and others disorders of the brain in Europe 2010. Eur Neuropsychopharmacol. 2011; 21: 655-679.
21. Logan AC, Jacka FN. Nutritional psychiatry research: an emerging discipline and its intersection with global urbanization, environmental challenges and the evolutionary mismatch. J Phiysiol Antropol. 2014; 33: 22.
22. Sinn N, Milte C, Howe P. Oiling the brain: a review of randomized controlled trials of ω-3 fatty acids in psychopathology across the lifespan. Nutrients. 2010; 2: 128-170.
23. Assisi A, Banzi R, Buonocore C. Fish oil and mental health: the role of n-3 long chain polyunsaturated fatty in cognitive development and neurological disorders. In Clin Psychopharmacol. 2006; 21: 319-336.
24. Harward Mental Health Letter. October 2011. Natural supplements for mental health. Disponible en: www.health.harvard.edu
25. Rosenblat JD, Cha DS, Mansur RB, et al. Inflamed moods: a review of interactions between inflammation and mood disorders. Prog Neuropsychopharmacol Biol Psychiatry. 2014; 53: 23-34.
26. Sarris J, Murphy J, Mischoulon D, et al. Adjuntive nutraceuticals for depression: a systematic review and meta-analyses. Am J Psychiatry. 2016; 173(6): 575-587.
27. Strawbridge R, Arnone D, Danese A, et al. Inflammation and clinical response to treatment in depression: a meta-analysis. Eur Neuropsychopharmacol. 2015; 25(10): 1.532-1.543.
28. Mischolulon D, Freeman MP. Omega-3 fatty acids in psychiatry. Psychiatr Clin North Am. 2013; 36: 15-23.
29. Sarris J, Mischolulon D, Scheweitzer I. Omega-3 for bipolar disorder: meta-analyses of use in mania and bipolar depression. J Clin Psychiatry. 2012; 73: 81-86.
30. Nemets B, Stahl Z, Belmaker RH. Addition of omega3 fatty acid to maintenance medication treatment for recurrent unipolar depressive disorder. Am J Psychiatry. 2002; 159: 477-479.
31. Chen AT, Chibnall, JT, Nasrallah HA. A meta-analysis of placebo-controlled trials of omega 3 fatty acid augmentation in schizophrenia: possible stage-specific effects. Ann Clin Psychiatry. 2015; 27(4): 289-296.
32. Bentsen H, Osnes K, Refsum H, et al. A randomized placebo-controlled trial of an omega-3 fatty acid and vitamins E+C in schizophrenia. Transl Psychiatry. 2013; 3(12): e335. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3906471
33. Freeman MP, Hibbeln JR, Wisner KL, et al. Omega 3 fatty acids: evidence basis for treatment and future research in psychiatry. J Clin Psychiatry. 2006; 67(12): 1.954-1.967.
34. Cleare A, Pariante CM, Young AH, et al. Evidence-based guidelines for treating depressive disorders with antidepresessants: a revision of the 2008 Brithish Association for Psychopharmacology guidelines. J Psychopharmacol. 2015; 29(5): 459-525.
35. Mischoulon D, Freeman MP. Omega 3 fatty acids in psychiatry. Psychiatr Clin North Am. 2013; 36(1): 15-23.
36. Rapaport HM, Nierenberg AA, Schettler PJ, et al. Inflammation as a predictive biomarker for response to ω-3 fatty acids in major depressive disorder: a proof-of-concept study. Mol Psychiatry. 2016; 21(1): 71-79.
37. McGorry P, Nelson B, Markulev C, et al. JAMA Psychiatry. 2016. Disponible en: http://jamenetwork.com/on 11/23/2016
38. Rodríguez A, Solano M. Nutrición y Salud Mental: revisión bibliográfica. Revista del postgrado de psiquiatría UNAH. 2008; 1(3): 1-5.
39. Tiemeier H, Van Tuijl HR, Hofman A, et al. Vitamin B12, folate and homocysteine in depression: the Rotterdam Study. Am J Psychiatry. 2002; 159: 2.099-2.101.
40. Bell IR, Edman JS, Morrow FD, et al. Brief Communication. Vitamin B1, B2 and B6 augmentation of tricyclic antidepressant treatment in geriatric depression with cognitive dysfunction. J Am Coll Nutr. 1992; 11: 159-163.
41. Fava M, Borus JS, Alpert JE, et al. Folate, vitamin B12 and homocysteine in major depressive disorder. Am J Psychiatry. 1997; 154: 426-428.
42. Walker JG, Mackinnon AJ, Batterham P, et al. Mental Health literacy, folic and vitamin B12 and physical activity for the prevention of depression in older adults: randomized controlled trial. BJ Psychiatry. 2010; 197: 45-54.
43. Fava M, Mischoulon D. Folate in depression: efficacy, safety, differences in formulations, and clinical issues. J Clin Psychiatry. 2009; 70(Suppl 5): 12-17.
44. Mukai T, Kishi T, Matsuda Y, et al. A meta-analysis of inositol for depression and anxiety disorders. Hum Psychopharmacol. 2014; 29: 55-63.
45. Levine J, Barak Y, Gonzalves M, et al. Double-blind controlled trial of inositol treatment of depression. Am J Psychiatry. 1995; 152: 792-794.
46. Palatnik A, Frolov K, Fux M, et al. Double-blind controlled crossover trial of inositol versus fluvoxamine for the treatment of panic disorder. J Clin Psychopharmacol. 2001; 21: 335-339.
47. Chang S, Zeng L, Brouwer I, et al. Effect of iron deficiency anemia in pregnancy on child mental development in Rural China. Pediatrics. 2013; 131(3):
755-763.
48. Szewczyk B, Kubera M, Nowak G. The role of zinc in neurodegenerative inflammatory pathways in depression. Prog Neuropsychopharmacol Biol Psychiatry. 2011; 35: 693-701.
49. Lai J, Moxey A, Nowak G, et al. The efficacy of zinc supplementation in depression: systematic review of randomized controlled trials. J Affect Disord. 2012; 136: e31-e39.
50. King DE, Mainous AG, Geesey ME, et al. Dietary Magnesium and C-reactive protein levels. J Am Coll Nutr. 2005; 24: 166-171.
51. Huss M, Völp A, Stauss-Grabo M. Supplementation of polyunsaturated fatty acids, magnesium and zinc in children seeking medical advice for attention deficit/hyperactivity problems an observational cohort study. Lipids in Health and Disease. 2010; 9(105): 1-12.
52. Bertone-Johnson ER. Vitamin D and the occurrence of depression: causal association or circumstancial evidende? Nutr Rev. 2009; 67: 481-492.
53. Eyles DW, Burne TH, McGrath JJ. Vitamin D, effects on brain development, adult brain function and the links between low levels of vitamin D and neuropsychiatric disease. Front Neuroendocrinol. 2013; 34: 47-64.
54. Sanders K, Stuart A, Williamson E, et al. Annual high-dose vitamin D3 and mental well-being: randomized controlled trial. Br J Psychiatry. 2011; 198: 357-364.
55. Motsinger S, Lazovich A, MacLehose R. Vitamin D intake and mental health-related quality of life in older women: The Iowa Womens’s Health Study. Maturitas. 2012; 71: 267-273.
56. Dumville J, Miles J, Porthouse J, et al. Can vitamin D supplementation prevent winter-time blues? A randomized trial among older women. J Nutrition Health & Aging. 2006; 10(2): 151-153.
57. Chambial S, Dwiveldi S, Shukla KK, et al. Vitamin C in disease prevention and cure: an overwiew. Indian J Clin Biochem. 2013; 28: 314-328.
58. Binfaré RW, Rosa AO, Lobato KR, et al. Ascorbic acid administration produces an antidepressant-like effects: evidence for the involvement of monoaminergic neurotransmission. Prog Neuropsychopharmacol Biol Psychiatry. 2009; 33: 530-540.
59. Lyoo IK, Yoon S, Kim TS, et al. A randomized, double-blind placebo-controlled trial of oral creatine monohydrate augmentation for enhanced response to a selective serotonin reuptake inhibitor in women with major depressive disorder. Am J Psychiatry. 2012; 169: 937-945.
60. Toniolo RA, Ferreira FB, Silva M, et al. Cognitive effects of creatine monohydrate adjunctive therapy in patients with bipolar depression: Results from a randomized, double-blind, placebo controlled trial. J Affective Disorders. 2016. Disponible en: http://dx.doi.org/10.1016/j.jad.2016.11.029
61. Byerley WF, Judd LL, Reimherr FW, et al. 5- Hydroxytryptophan: a review of its antidepressant efficacy and adverse effects. J clin Psychopharmacol. 1987; 7: 127-137.
62. Berk M, Malhi GS, Gray LJ, et al. The promise of N-acetylcysteine in neuropsychiatry. Trends Pharmacol Sci. 2013; 34: 167-177.
63. Chen AT, Chibnall JT, Nasrallah HA. Placebo-controlled augmentation trials of the antioxidant NAC in schizophrenia: a review. Ann Clin Psychiatry. 2016; 28(3): 190-196.
64. Back S, Mc Cauley J, Korte K, et al. A doble-blind, randomized, controlled pilot trial of N- acetylcysteine in veterans with posttraumatic stress disorder and substance use disorders. J Clin Psychiatry. 2016; 77(11): 1.439-1.446.
65. Papakostas GI, Mischoulon D, Shyu I, et al. S-adenosyl methionine (SAMe) augmentation of serotonin reuptake inhibitors for antidepressant nonresponders with major depressive disorder: a double-blind randomized clinical trial. Am J Psychiatry. 2010; 167: 942-948.
66. Papakostas GI. Evidence for S-adenosyl-methionine (SAM-e) for the treatment of major depressive disorder. J Clin Psychiatry. 2009; 70(Suppl 5): 18-22.

